Overlevelse, til hva? Tidlig rehabilitering på intensiven
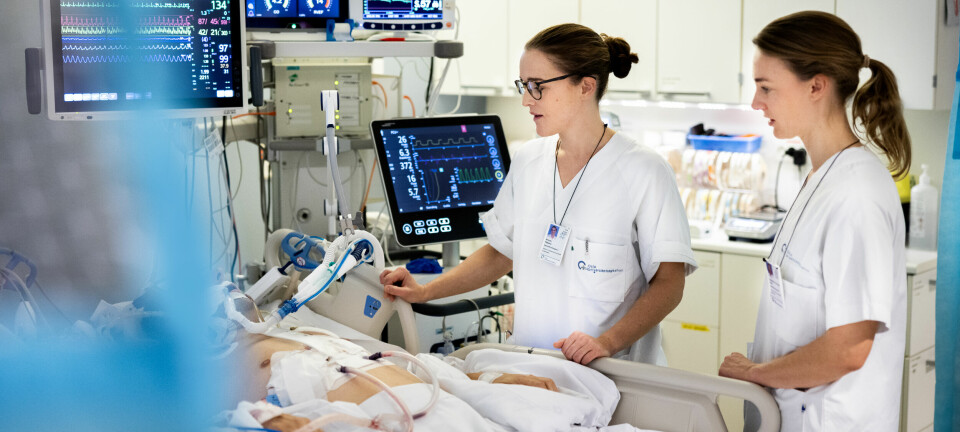
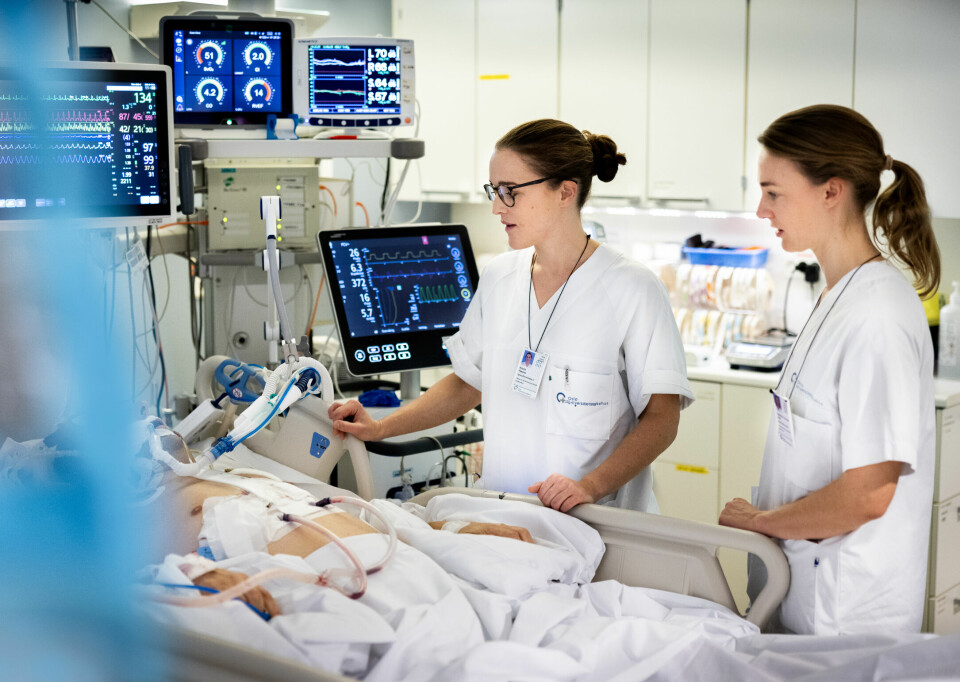
I sengene på intensivavdelingen på Oslo universitetssykehus ligger de aller sykeste pasientene i landet. Helsetilstanden er kritisk: Vitale funksjoner har sviktet. Kanskje er mange av dem tettere på døden enn de er på livet.
Pasienten i intensivsenga er aldri alene: Spesialiserte leger og sykepleiere på avdelingen har et liv å redde. De våker kontinuerlig over pasienten og gir livsnødvendig behandling. Fysioterapeuten har lenge hatt en sentral plass i teamet rundt pasienten, men ressursbruken har endret seg. Intensivbehandling gjør det mulig å overleve når tilstanden er som mest kritisk, men ett spørsmål får stadig større plass på avdelingen: Hva med livet etterpå?
De små tegnene
– Bidrar pasienten når vi strekker på en arm? Eller strittes det imot? Går pusten raskere eller ser vi noen andre tegn på smerte, som et blunk eller et blikk til siden?
Fagansvarlig for intensivpasienter på Oslo universitetssykehus (OUS), Kristin Fløymo og kollega Frederikke Liseth, fagansvarlig for hjerte- og karpasienter, beskriver de aller første tiltakene for mobilisering av en kritisk syk pasient.
– Det finnes ulike grader av våkenhet og tilstanden til pasienten kan endre seg fra time til time, forklarer Fløymo.

Noen våkner mer til av de første forsiktige forsøkene på mobilisering, men tåleevnen er ofte liten, og overgangen mellom undersøkelse og behandling viskes ut. Fysioterapeutene er en del av et tverrfaglig team som jobber sammen med pasienten, basert på små, men svært viktige, ledetråder: Er det klart for mobiliserende tiltak, eller er det for tidlig? Teamet navigerer rundt ledninger og medisinskteknisk utstyr for å komme tett, tett på.
– En pasient som har ligget i sengen i ukesvis behøver fysisk støtte av tre til fire personer for å kunne sitte oppreist første gang. Vanlig toleranse ved første mobilisering kan være å sitte med full kroppsstøtte i omtrent tre minutter. Pasientens nakkemuskulatur er svak etter langvarig sengeleie, og det kan være nødvendig med støtte til hodet, forteller Liseth.
De mange skjermene rundt pasienten gir også viktig informasjon, og alle følger nøye med på det som skjer med hjerterytme, oksygenmetning i blodet, blodtrykk og respirasjon. Blikkene går fra tallene på skjermen, til pasienten i senga, og tilbake til skjermen igjen. Sterke smertestillende og beroligende medisiner kan gjøre det vanskelig å få kontakt. Det er de små tegnene de har å gå etter, når teamet vurderer responsens på det som foregår. Fysioterapeutene forteller at de er helt avhengige av det gode samarbeidet seg imellom for at ting skal gå så sømløst som mulig.
– Vi må være enige om hva vi gjør ved ulike scenarier, hvis pasienten blir kvalm, blodtrykket faller eller andre ting skjer underveis.
Planlegger for progresjon
For noen pasienter strekker oppholdet på intensiv seg over uker og måneder. Fløymo og Liseth har begge fulgt pasienter som har ligget på avdelingen i over et halvt år. For de mest kritisk syke er pustehjelp en helt avgjørende del av behandlingen de får. Det er likevel en selvstendig pustefunksjon teamet jobber mot, helt fra start. Å koble fra respiratoren planlegges fra dag én, selv om noen pasienter bruker lang tid på å komme dit. Alt handler om å se fremover. Fysioterapeutene vet, kanskje bedre enn noen, hvilke store endringer som skjer med en immobilisert kropp.
– Jo lengre pasienten blir liggende, jo mer behov har de for oss i etterkant, forklarer Fløymo.
Muskelatrofi inntreffer raskt under respiratorbehandling, og også pustemuskulaturen svekkes. Å kobles fra respiratoren er en gradvis prosess. For noen pasienter handler det om å være noen minutter uten av gangen.
– Pustetrening retter seg mot opptrening av respirasjonsmuskulaturen. Øvrig trening, for eksempel knebøy, kan handle om å forebygge og bevare kapasitet mens livsnødvendig behandling foregår.
Hos pasienter som ligger tilstreber teamet å følge en dagsplan, selv om de ofte må gjøre endringer underveis. Den tverrfaglige tanken om tidlig rehabilitering og «livet etterpå» har fått større plass i behandling av den kritisk syke pasienten, og pasientens plan skal legge til rette for progresjon, selv om stegene i riktig retning ofte er forsiktige og små. Fysioterapi og rehabilitering er en viktig del av planen, i tillegg til hvile, ernæring og flere andre livsviktige prosedyrer.
– Det kan først handle om at pasienten skal gjøre øvelser eller bevege seg selvstendig i sengen. Dette er også kartlegging for om pasienten er klar for å sitte på sengekanten. Å kunne se noe annet enn rutene i taket på avdelingen, er et tegn på fremgang, og er viktig for både fysisk og psykisk helse, forklarer Liseth.
Alt de gjør på intensiven, gjør de likevel med troen på bedring i et mye lengre perspektiv.
– Hjem er alltid det overordnede målet.
Ser ressurser hos alle
Når fysioterapeutene kommer inn til pasienten, er de nøye på å informere om hva som skal skje før de iverksetter tiltak. Selv når journalen beskriver en sovende pasient.
– Noen ganger får vi et lett håndtrykk eller et lite nikk. Vi bruker slike tegn som en bekreftelse på at det vi gjør, oppleves greit.
På intensiven er alle pasientene alvorlig syke. Utstyr og restriksjoner gjør det i enkelte tilfeller umulig å bevege seg. Likevel driver fysioterapeutene her med rehabilitering.
– Hvordan er det mulig?
– Vi må lete etter ressursene. De finnes, og det er alltid noe pasienten kan få til. Akkurat hva det er, hjelper vi dem med å finne frem til, sier Liseth.
Fysioterapeutenes tiltak skal fremme pasientens selvstendighet og aktive deltakelse i den tidligste rehabiliteringsprosessen etter kritisk sykdom. De to kollegaene hadde begge erfaring fra rehabiliteringssektoren da de begynte å jobbe på intensivavdelingen. Fra den «andre siden» av langvarig sykehusinnleggelse jobbet de med rehabiliteringsprosesser i mer tradisjonell forstand, og innenfor langt mer romslige rammer. Her på intensivavdelingen må fysioterapeutene tøye litt på forståelsen av en målrettet samarbeidsprosess. Det er sjelden pasienten som setter sine egne mål i starten.
– Det er vanskelig for mange å se for seg hva som er realistisk å få til. Derfor jobber vi med små mål, dag for dag. Og etter hvert ser vi kanskje en uke fremover. Det viktigste er at vi hjelper pasienten til å se at det finnes håp, sier Liseth og ser på kollegaen, som legger til:
– Etter hvert kan vi komme dit hvor vi kan sette mål sammen med pasienten.
Mennesket i senga
Fysioterapeutenes beskrivelser tegner et bilde av en alvorlig syk og ofte «lite til stede» pasient. Tiltak blir en kontinuerlig vurderingssak, og noen ganger må de vente før de gjør noe som helst.
– Vi holder oss likevel i nærheten, og fungerer som en del av teamet, forklarer Fløymo.
– Er det i det hele tatt mulig å skille mellom forebygging og mer aktive rehabiliteringstiltak i de glidende overgangene mellom undersøkelse og behandling av den kritisk syke pasienten?
– Behandling hos pasienter som ikke har kapasitet nok til å delta, i noen grad, hører til forebygging, mener Liseth.
Hos disse blir fysioterapeutens oppgave heller å vurdere tåleevne, bidra i leiring eller å forebygge komplikasjoner av kritisk sykdom eller intensivbehandling, for eksempel gjennom lungefysioterapi.
I noen tilfeller får fysioterapeutene på intensiven en sjanse til å møte pasienten i forkant av innleggelse, gjennom en preoperativ utredning. Det finnes intensivopphold på OUS som er planlagte. Det kan være i forbindelse med organtransplantasjon, hvor pasientens første tid etter operasjon legges hit. I tillegg har pasienter som lever med alvorlig sykdom ofte et vekslende forløp mellom innleggelse på sengepost og intensivavdelingen, og møter fysioterapeuten begge steder. Kjennskap til pasienten gir noen opplagte fordeler. Et ekstra «ess i ermet», som Fløymo kaller det.
– Da vet vi litt om dem, hva de liker, og hva de ønsker seg tilbake til.
Men de fleste pasientene er ukjente i starten. Pårørende tar med bilder og forteller historier, som sier noe om hvem de er. Fysioterapeuten blir også en slags ekspert på å skape en kontakt gjennom pasientens ikke-verbale språk – gjennom å observere og tolke alle små tegn og signaler. Over tid bygges en relasjon, som styrkes gjennom gradvis bedring av pasientens fysiske form og en økt kommunikasjonsevne.
– Selv om vi allerede har gjort oss kjent med pasienten, gjennom undersøkelse og behandling, er det alltid litt spesielt når flere og flere elementer av hvem pasienten er, kommer på plass. Plutselig oppdager vi at det finnes en dialekt der, eller en litt annerledes stemme. Og det viser seg kanskje at pasienten har en veldig god humor. Det er en fin prosess, smiler Liseth.
Å se fremover midt i krisen
Selv om pasienten i senga etter hvert kan være mer til stede, og kommunikasjonen da naturlig nok går lettere, byr en tidlig rehabiliteringsprosess på flere utfordringer. Det er mye som skiller seg fra et forløp på rehabiliteringsinstitusjonen.
– Pasientene på intensivavdelingen er så langt hjemmefra, på alle måter, sier Fløymo.
– De har ikke valgt oppholdet selv. Og for mange er det vanskelig å se fremover – midt i krisen. En krise som kanskje rammer en hel familie. Det er så lite som er avklart, når det kommer til fremtiden.
Tiden på intensiven er utfordrende og kan oppleves som svært dramatisk. Liseth forteller at mange pasienter mangler minner fra oppholdet i etterkant.
– Selv om vi har oppfattet pasienten som klar under innleggelse, og med på det som har foregått, er det mange som husker lite eller forteller om vansker med å skille drøm og virkelighet. En vanlig utfordring på intensiv er delirium (forvirringstilstand journ.anm). Det sier noe om hvor stor krise de befinner seg i når de er her.
Flere faktorer har betydning for den tidlige rehabiliteringsprosessen, og hindringene pasienten må overkomme på reisen tilbake til livet handler om langt mer enn en redusert fysisk form. Fysioterapeutene har erfart at mange av pasientene også føler seg ensomme under innleggelsen.
– Det sosiale fellesskapet som finnes andre steder, som spiller en så viktig rolle for motivasjonen for trening, er fraværende her.
Nye prioriteringer
Ikke alle pasienter på avdelingen er like marginale, og fysioterapeutene beskriver et paradigmeskifte i intensivmiljøet, som også fysioterapitiltakene preges av.
– Vi prioriterer nå pasienter fra oppvåkningsfasen og videre. Det handler om hvem som har mest effekt av fysioterapi, forklarer Liseth.
For bare få år siden, var tanken at det var de dårligste pasientene som skulle ha mest. Men, ifølge fysioterapeutene, er det ofte langt mindre å hente hos denne gruppen. Tung medisinering og lite handlingsrom hindrer pasientene i å være deltakende og i få tilstrekkelig utbytte av det som foregår.
– Men, vi tenker på rehabilitering hos alle pasienter, også de aller sykeste. På at de har et liv de skal tilbake til.
Fysioterapeutene fra intensiven kaller endringen en ny felles tankegang. En prioritering som har vokst frem og fått feste innen fagfeltet, på tvers av faglig bakgrunn. Også sykepleiere utfører sine tiltak med tanke på å minimere senvirkninger og øke forutsetningene for et godt liv etterpå. Likevel mener fysioterapeutene det er vanskelig å si noe sikkert om hvor betydningsfulle de tidlige rehabiliteringstiltakene vil bli for pasientens videre liv.
– Vi har jo en oppfatning om at det er viktig at vi tenker fremover i alt vi gjør, i hvert fall for mange av pasientene, sier Liseth.
«Vi passer på deg»
Intensivavdelingen er høyspesialisert. Som en del av det tverrfaglige teamet skal du forholde deg til medisinskteknisk utstyr i møtet med pasienter som er sterkt preget av kritisk sykdom og med en begrenset evne til kommunikasjon.
– Det er utrolig spennende å jobbe her, men det krever at man er god til å samarbeide med andre faggrupper og har en interesse i feltet, sier Liseth som, i likhet med kollegaen, stortrives i den krevende jobben.
Alle som jobber i terapiavdelingen på OUS jobber i en turnusordning. Under kvelds- og helgevakter må de kjenne seg komfortable med oppgaver på tvers av avdelingene – alle må ha den kompetansen som kreves, også på intensivavdelingen. Likevel får fysioterapeutene lov til å spesialisere seg på ulike felt. Kontinuiteten har også en stor verdi for pasientene.
– Det kan være små forskjeller fra dag til dag, og det er viktig å kjenne pasienten godt for å kunne fange opp endringer, sier Liseth.
Den kritisk syke pasienten er prisgitt teamet på avdelingen. Tillit er et nøkkelord. Man trenger noen å stole på når man er avhengig av andres hender gjennom tunge og kompliserte mobiliseringer. Da er det godt, også for pasienten, at alle vet hva de skal gjøre.
– Vi forsikrer pasienten: «Vi passer på deg». De trenger å kjenne at vi har kontroll, og at vi avbryter når det ikke er greit mer, sier Fløymo, som beskriver en stille avtale som inngås mellom terapeut og pasient. En avtale basert på tillit.
– Det kreves en god dose trygghet og tydelighet, høres det ut som. Er det mulig å være helt komfortabel i den rollen, til enhver tid?
– Under det første møtet med pasienten, kan det finnes en ekstra spenning der. Men vi har alltid en felles plan i teamet, for eksempel i tilfeller hvor ting ikke går som planlagt, forteller Fløymo.
– Hender det at dere overvurderer pasientens kapasitet?
– Ja. Når man jobber med rehabilitering, er man nødt til å bomme innimellom. Ellers er det et tegn på at man er for forsiktig.
Fysioterapeutene får en lang og omfattende opplæring for å kjenne seg trygge i situasjonen. Men de må tørre å ta plass, stå i sin egen faglighet og stole på egne vurderinger. Det hjelper at tiltakene som regel blir godt tatt imot, av andre faggrupper, av pårørende og av pasienten selv. De har alle et felles mål: At pasienten skal tilbake til et liv etter kritisk sykdom.
– Det triller mange tårer av glede på sengekanten på intensivavdelingen.