
Kroppsbildeforstyrrelse hos kvinnelige pasienter med alvorlig spiseforstyrrelse
Vitenskapelig artikkel i Fysioterapeuten 6/2013
Marit Danielsen, MSc og spesialist i psykomotorisk fysioterapi, NFF. Psykiatrisk klinikk, Sykehuset Levanger. Regionalt kompetansesenter for spiseforstyrrelser, Helse Nord-Trøndelag. Epost madaniels@gmail.com
Grete H. Bratberg, Forskningsrådgiver, dr.philos, FoU-avdelingen Sykehuset Levanger, Helse Nord-Trøndelag. Førsteamanuensis II, Institutt for samfunnsmedisin, NTNU, Trondheim.
Denne vitenskapelige originalartikkelen er fagfellevurdert etter Tidsskriftet Fysioterapeutens retningslinjer, og akseptert 6.3.2013. Studien er godkjent av REK og NSD. Det foreligger ingen interessekonflikter.
Sammendrag
Hensikt: Kroppsbildeforstyrrelser forekommer i stor grad ved spiseforstyrrelser. Hensikten med denne studien var å sammenligne kroppsbildeforstyrrelser hos pasienter med anorexia nervosa (AN), bulimia nervosa (BN) og eating disorders not otherwise specified (EDNOS).
Metode: Utvalget besto av 122 kvinnelige pasienter innlagt ved to spesialenheter for alvorlige spiseforstyrrelser hvorav 61 (50 %) pasienter med AN, 31 (25 %) med BN og 30 (25 %) med EDNOS. Måleinstrument: Selvrapporteringsskjemaet Body Attitude Test (BAT) som dekker flere dimensjoner av kroppsbildeforstyrrelser ble fylt ut ved innleggelse.
Resultat: En stor andel av pasientene rapporterte alvorlige kroppsbildeforstyrrelser. Omfanget var uavhengig av diagnose, både når det gjaldt gjennomsnitt av BAT sumskåre og delskårer (underdimensjoner), men det var stor variasjon i grad av forstyrrelse innad i diagnosegruppene.
Konklusjon: Ettersom grad av kroppsbildeforstyrrelser varierer mer i enn mellom diagnosegrupper, vil det i klinisk praksis være viktig å ha mer fokus på individuelle forskjeller og behov enn på diagnoser.
Nøkkelord: Kroppsbildeforstyrrelser, spiseforstyrrelser, anoreksia nervosa, bulimia nervosa, EDNOS.
Introduksjon
Kroppsbildeforstyrrelser blir i stor grad sett på som et kjernesymptom hos pasienter med spiseforstyrrelser (1-3). Forskning har knyttet kroppsbildeforstyrrelser til hele forløpet av en spiseforstyrrelse, både i forbindelse med utvikling, opprettholdelse og som risikofaktor for tilbakefall (1;2;4-7). Gradvis har det utviklet seg en felles forståelse av kroppsbilde og kroppsbildeforstyrrelser som et sammensatt og dynamisk fenomen. Det handler om vurdering og oppfatning av kroppen (persepsjon), men like viktig er holdninger til egen kropp, tanker, følelser og hvordan en forholder seg samlet til det hele (1;4;5;8-10).
Nyere kvalitativ forskning har utviklet en forståelsesmodell for AN pasienter hvor kroppsbildeforstyrrelsen blir sett på som svikt i integreringen av subjektive kroppslige erfaringer (persepsjon, tanker og følelser) med objektive mål som vekt og body mass indeks (BMI) (11). Denne svikten blir sett på som en dynamisk prosess, hvor alvorlighetsgrad av kroppsbildeforstyrrelsen varierer på et kontinuum fra god integrering til forvrengning av kroppsbilde. Et eksempel på god integrering kan være en undervektig person hvor vurderingen av egen kroppsstørrelse samsvarer med objektive mål på undervekt (vekt, BMI), og opplevelsen er stabil i forhold til tid, situasjoner, tanker og følelser. En person med alvorlig kroppsbildeforstyrrelse kan oppleve seg som fet, benekte fakta om tydelig undervekt, og ha en sterk overbevisning om dette som tydelig er knyttet til negative tanker, følelser og vurderinger (11).
Selv om forskningsvolumet knyttet til kroppsbildeforstyrrelser og spiseforstyrrelser er relativt stort, så er det problematisert at forstyrrelsene er mye beskrevet, men at det mangler kunnskap om hvordan en skal forstå fenomenet (12). Resultat fra en studie har indikert at endring av kroppsbildeforstyrrelser gjennom behandling har sammenheng med endring i spiseforstyrrelsessymptom, generell psykopatologi og interpersonlige problem, men ikke med endring i BMI (13). Samme studie viste at dimensjonen «fortrolighet til egen kropp» var mer sentral enn «kroppsmisnøye» og «vurdering av kroppsstørrelse» (13).
På tross av forståelsen av kompleksiteten i kroppsbildeforstyrrelsene, har enkeltdimensjonene «kroppsmisnøye» og «vurdering av kroppsstørrelse» hatt mest oppmerksomhet i forskning (1;3;14;15). Det er få studier som har sammenlignet diagnosegrupper (14;16), og eksisterende forskning har ikke gitt noen klar forståelse av hvordan kroppsbildeforstyrrelsen arter seg mellom og innad i de forskjellige diagnosegruppene (3). I DSM diagnosesystemet er forstyrrelsene inkludert i diagnosekriteriene for anoreksia nervosa (AN) og bulimia nervosa (BN), men ikke for pasienter med diagnosen eating disorders not otherwise specified (EDNOS) (17). De studier som er gjennomført har hovedsakelig vært rettet mot pasienter med AN og BN (1;3;8), og resultatene har ikke vært entydige (1;3). Det er rapportert at BN-pasienter har mer kroppsmisnøye enn AN-pasienter (16;18;19), og det er publisert forskningsresultat uten slike forskjeller (3;20). Variasjonen i resultater gjelder også forskning knyttet til vurdering av egen kroppsstørrelse. Her har det vært indikert både feilvurdering og overvurdering av kroppsstørrelse hos pasientgrupper med AN og BN, at det er forskjell mellom pasienter med AN og BN, men også at det ikke er det (1;3;15;16). EDNOS pasienter har stort sett vært utelatt i denne forskningen (14), men en studie har vist samme nivå av kroppsbildeforstyrrelse hos EDNOS-pasienter som hos BN-pasienter (14).
Når det gjelder kartlegging av kroppsbildeforstyrrelser, er det utviklet mange måleinstrument (1;8;21). Selvrapporteringsskjema er ett av de vanligste. Det er etter hvert utviklet skjema som dekker flere dimensjoner av kroppsbildeforstyrrelsene, og som i forskjellige utvalg har vist at de skiller mellom AN og BN, og mellom pasienter med spiseforstyrrelser og kontrollgrupper (8). Ved valg av skjema er det viktig å være bevisst hvilke dimensjoner en søker informasjon om (8;21).
Hensikten med denne studien var derfor å undersøke omfanget av kroppsbildeforstyrrelser hos pasienter med diagnosene AN, BN og EDNOS, og om det var forskjeller på bakgrunn av diagnose. Dette er ikke tidligere gjennomført på et pasientutvalg med alvorlig spiseforstyrrelse i Norge. De konkrete spørsmålene som vi ønsket svar på var:
Er omfanget av selvrapportert kroppsbildeforstyrrelse målt med Body Attitude Test (BAT) forskjellig for pasienter med AN, BN og EDNOS?
Er det forskjeller mellom diagnosegruppene når det gjelder underdimensjonene a) kroppsstørrelse, b) kroppsmisnøye og c) fortrolighet med egen kropp?
Metode
Deltagere og prosedyrer
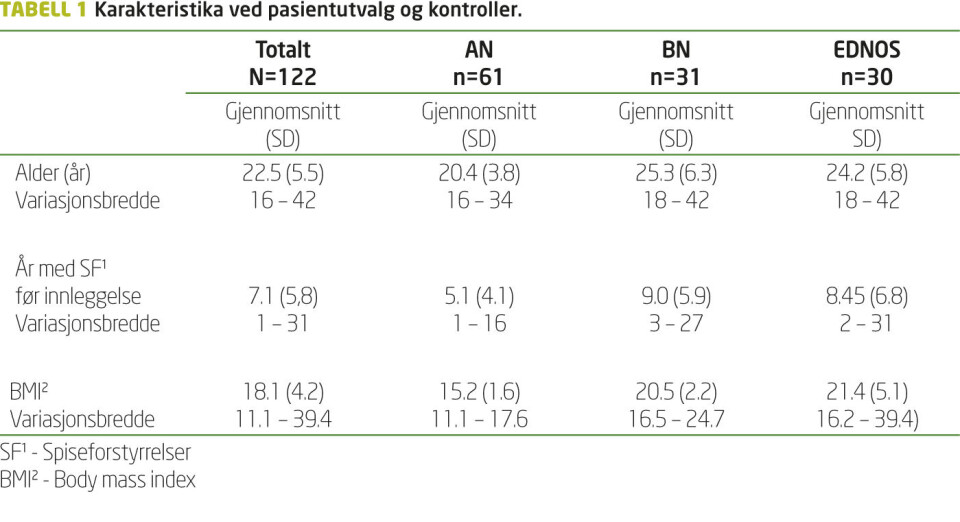
Et utvalg på 122 kvinnelige pasienter innlagt ved to spesialenheter for alvorlige spiseforstyrrelser i samme helseforetak ble inkludert i denne studien. Kun fem menn var innlagt i samme periode, og utvalget omfatter derfor bare kvinner. Kriterier for innleggelse var (1) at poliklinisk behandling hadde vært prøvd uten tilfredsstillende bedring, og (2) at mer intensiv behandling ble vurdert som nødvendig på grunn av symptomenes alvorlighetsgrad. Alle pasientene var frivillig innlagt.
Selvrapporteringsskjema er en del av spesialenhetenes prosedyrer ved innleggelse og utskriving. Data blir systematisk samlet i et kvalitetsregister og benyttet i evaluering av behandlingsopplegget, og som utgangspunkt for forskning. Registeret er meldt til Norsk Samfunnsvitenskapelig Datatjeneste, og pasientene får informasjon om datainnsamling ved innleggelse. Alle respondenter med komplette skjema fra første uke av innleggelsen ble inkludert, og alle har avgitt informert skriftlig samtykke til bruk av data til forskning. Ved utfylling var personalet tilgjengelig for å svare på spørsmål og bistå ved behov. Dette prosjektet er godkjent av Regional Komité for Medisinsk og Helsefaglig forskningsetikk, region midt.
Deltagerne (tabell 1) ble diagnostisert av erfarne kliniske spesialister i psykiatri og psykologi i henhold til diagnosekriteriene for spiseforstyrrelser i DSM-IV. Utvalget bestod av 61 (50 prosent) AN-pasienter, 31 (25 prosent) BN-pasienter og 30 (25 prosent) EDNOS. Pasientene i AN-gruppen var yngre (p<0.05), hadde kortere sykehistorie (p<0.05) og lavere BMI (p<0.001) enn pasientene med BN og EDNOS. I EDNOSgruppen var det kun tre pasienter med BMI over 25, og det var ikke signifikant forskjell i alder (p=0.59) og BMI (p=0.40) mellom pasientgruppene med BN og EDNOS.
Måleinstrument kroppsbildeforstyrrelse
Body Attitude Test (BAT) (8;22) er et selvrapporteringsskjema utviklet for kartlegging av kroppsbildeforstyrrelser hos pasienter med spiseforstyrrelser. Studier har vist tilfredsstillende reliabilitet og validitet (8;22). Skjemaet består av 20 utsagn målt på en 6-delt Likert skala fra 0 (aldri) til 5 (alltid) hvor maksimum sumskåre er 100. Høyere skårer indikerer økende grad av kroppsbildeproblem. Måleskalaen blir snudd på to utsagn med positivt innhold. I tillegg til sumskåren kan BAT brukes til å undersøke delområder av kroppsbildeforstyrrelse: 1) negativ vurdering av egen kroppsstørrelse, 2) manglende fortrolighet med egen kropp, 3) generell misnøye med egen kropp og 4) en restfaktor (22). Delområde 4 består kun av to utsagn. Disse ble inkludert i analyser med sumskåre, men utelatt i analyser av underskalaene. Reliabilitet og validitet av måleinstrumentet i denne studien ble testet ved Cronbachs alfa (Cα), og viste god intern konsistens (BAT total, Cα = 0.95; BAT underskalaer, Cα = 0.89 – 0.91).
Statistiske analyser
Dataene ble analysert i statistikkprogrammet IBM SPSS versjon 19. Utvalgets bakgrunnsdata er oppgitt i gjennomsnittverdier, standardavvik (SD) og variasjonsbredde. BAT sumskårer og delskårer ble beregnet som gjennomsnitt med 95 prosent konfidensintervall (KI) for hele utvalget og diagnosegruppene. Forskjeller i gjennomsnitt mellom diagnosegrupper ble undersøkt ved bruk av variansanalyser, bivariat ved One-Way ANOVA og multivariat ved GLM Univariate Analyses med post hoc tester (Bonferroni). For å undersøke om BAT sumskåre (0-100) fordelte seg likt i diagnosegruppene ble sumskåren inndelt i kvartiler og resultatene fremstilt som figur 1. Forskjeller i andeler pasienter som fordelte seg på de ulike kvartiler ble testet ved bruk av kjikvadrat test (Pearsons). Signifikansnivå for studien var satt til p<0.05.
Resultat
Kroppsbildeforstyrrelser knyttet til diagnose
Pasientene i dette utvalget hadde en gjennomsnittlig BAT sumskåre på 65.9 (95 prosent KI, 62.7-69.1). Den største gruppen av pasientene (43 prosent) hadde sumskårer innenfor 3. kvartil (51-75), mens 37 prosent hadde sumskårer innenfor 4. kvartil (76-100). Dette oppfattes som ekstrem grad av kroppsbildeforstyrrelse (9). Tabell 2 viser at omfanget av kroppsbildeforstyrrelser i gjennomsnitt varierte mye uavhengig av diagnose, og at konfidensintervallene var overlappende. Ingen forskjeller i gjennomsnitt mellom diagnosegruppene var statistisk signifikante (p=0.293). Det samme gjaldt for de tre underskalaene som inngår i BAT; 1) vurdering av kroppsstørrelse (p=0.168), 2) fortrolighet med egen kropp (p=0.077) og 3) generell kroppsmisnøye (p=0.284).
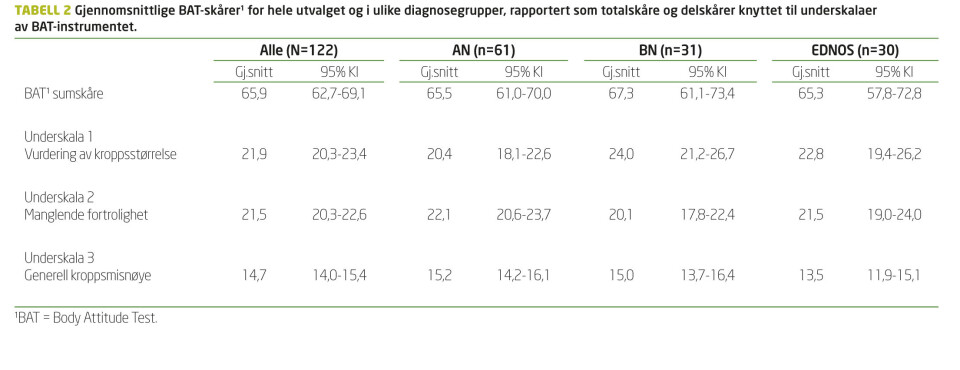
Multivariat justering for alder og BMI endret ikke på disse resultatene for BAT sumskåre og heller ikke for underskala 2 og 3. For underskala 1 (vurdering av kroppsstørrelse) fant vi etter justering for alder at AN-pasienter i gjennomsnitt skåret noe lavere enn BN-pasienter (p=0.041), men etter ytterligere justering for BMI var denne forskjellen ikke lenger statistisk signifikant (p=0.210). Tabell 2 viser de ujusterte gjennomsnitter med 95 prosent konfidensintervall.
Figur 1 viser at fordelingen fra laveste (1. kvartil) til høyeste (4. kvartil) sumscore var omtrent lik for pasienter i de tre diagnosegruppene. Mens omtrent en av tre pasienter med AN (33 prosent) og EDNOS (30 prosent) skåret innenfor 4. kvartil, var det 42 prosent av respondentene med BN som gjorde det samme, men forskjellene var ikke statistisk signifikante (AN p=0.387; EDNOS, p=0.332).
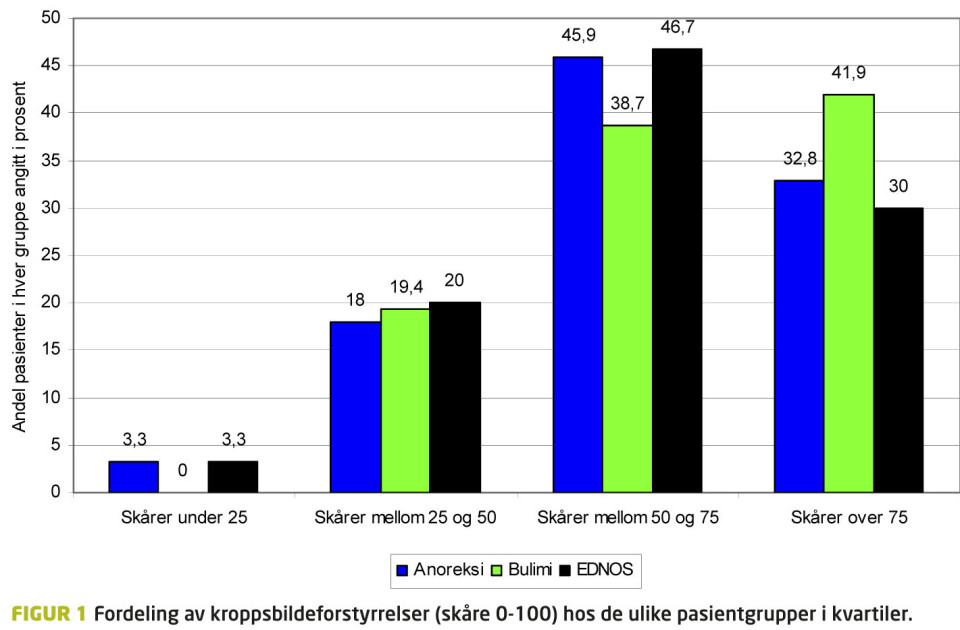
Respondenter i de ulike kvartiler var ikke forskjellige med hensyn til alder og BMI (resultater ikke vist).
Diskusjon
Denne studien viste at kroppsbildeforstyrrelser forekommer i svært stor grad blant pasienter med alvorlige spiseforstyrrelser, men vi fant ingen gjennomsnittlige forskjeller i sum- og/eller delskårer av BAT mellom diagnosegruppene. Derimot tyder resultatene på stor variasjon i alvorlighetsgraden av kroppsbildeforstyrrelser innad i de tre diagnosegruppene.
Resultatene i studien er ikke helt i samsvar med forskning som har vist at BAT kan skille mellom pasienter med forskjellige spiseforstyrrelsesdiagnoser (8;14). I vår studie var skårer for pasienter med BN og EDNOS på samme nivå som tidligere studier (8;14), men AN-pasientene i vår studie hadde klart høyere gjennomsnittlig sumskåre på BAT (65.5) enn hos Probst (53.7) og Exterkate (59.0) (8;14). At AN-respondentene skiller seg ut på den måten kan ha sammenheng med metodiske ulikheter og kulturelle forskjeller, men ut i fra disse resultatene er det likevel ikke mulig å komme til en klar konklusjon. Pasientene i Probst og vår studie var innlagt ved spesialenheter, mens utvalget i Exterkate sin studie besto av pasienter i et intensivt spesialisert poliklinisk behandlingstilbud for spiseforstyrrelser. I samtlige studier var respondentene diagnostisert ut i fra kriteriene i DSM diagnosesystemet. Aldersmessig var AN-pasientene i det ene utvalget yngre (8), mens det i det andre utvalget kun var rapportert gjennomsnittsalder for hele utvalget, og denne var høyere (14). Gjennomsnittlig BMI i de tre studiene var på samme nivå (8;14), og de utvidede analysene i vår studie med justering for alder og BMI tyder på at disse variablene spiller en mindre rolle for omfanget av kroppsbildeforstyrrelser i de ulike diagnosegrupper og heller ikke forklarer diagnostiske forskjeller. Uansett, denne studien tyder på at alvorlige kroppsbildeforstyrrelser forekommer i stor grad i alle diagnosegrupper, men også at omfanget varierer like mye innenfor hver diagnosegruppe.
I E. Espeset et al (2011) sin modell for å forstå kroppsbildeforstyrrelsene, blir forstyrrelsen sett på som en svikt i integrering av subjektive erfaringer med objektive fakta, og med en skala fra god integrering til forvrengning (11). Modellen er utviklet med utgangspunkt i pasienter med AN, og svikten kommer tydelig til utrykk når undervektige AN-pasienter vurderer seg som overvektige. Ettersom omfanget av kroppsbildeforstyrrelser i vår studie ser ut til å være uavhengig av diagnose, kan modellen ha utvidet relevans. Høyere BATskåre indikerer økende grad av kroppsbildeforstyrrelse, noe som også kan forstås som økende problem med å integrere persepsjon, tanker og følelser knyttet til egen kropp med objektive fakta innen flere dimensjoner. Ut i fra vektforskjellene i disse gruppene, kan en tenke at svikten i integrering av størrelsesdimensjonen kommer tydeligst til syne hos pasienter med AN, men våre resultater tyder på at de forekommer i like stor grad hos pasienter med BN og EDNOS. Selv om en ikke er undervektig, er det fortsatt stor mulighet til å overvurdere /feilvurdere egen kroppsstørrelse.
Den store variasjonen i alvorlighetsgrad innad i diagnosegruppene kan være et viktig funn for forståelsen av selve fenomenet, og i det kliniske arbeidet med pasientene. Ettersom kroppsbildeforstyrrelser forekommer både i mindre og større grad i alle diagnosegrupper, vil det være viktig å kunne identifisere pasienter med størst behov for oppfølging. Dette har også en kostnadseffektiv side og høyere grad av prioritering av pasienter, vil kunne frigjøre tid til andre oppgaver. Om pasienter med forskjellig diagnose senere responderer ulikt på ulike terapeutiske tiltak, vet vi foreløpig lite om, og dette bør være gjenstand for mer forskning.
Begrensninger
Denne studien har undersøkt kroppsbildeforstyrrelsene i hoveddiagnosegruppene, AN, BN og EDNOS. På grunn av utvalgets størrelse, kan vi ikke si noe om det er forskjeller knyttet til kroppsbildeforstyrrelser i undergrupper av AN- og BN-pasienter. EDNOS-pasientene er i seg selv en meget heterogen gruppe, og resultatene gir ikke grunnlag for å konkludere om det er faktorer her som er av betydning. I klinisk virksomhet kan det være viktig å vite om det er undergrupper som skiller seg fra hverandre med hensyn til kroppsbildeforstyrrelser, og det vil derfor være viktig å følge opp med nye studier på større utvalg av pasienter.
Resultatene fra denne studien er basert på pasienter innlagt i en spesialenhet for personer med en alvorlig spiseforstyrrelse. Selv om det kan være forskjeller mellom pasientgrupper, er det likevel grunn til å anta at resultatene kan være gyldige for andre pasientgrupper med alvorlig spiseforstyrrelse. Resultatene er ikke nødvendigvis overførbare til pasientgrupper med mindre alvorlig grad av spiseforstyrrelse, men vil kunne være klinisk relevante.
Konklusjon
Oppsummert bekrefter denne studien at kroppsbildeforstyrrelser forekommer i stor grad blant pasienter innlagt for spiseforstyrrelser. Alvorlighetsgrad var imidlertid uavhengig av om pasientene hadde diagnosen AN, BN eller EDNOS. Tvert imot viste resultatene store individuelle forskjeller innenfor hver diagnosegruppe som det i klinisk arbeid vil være viktig å identifisere for å kunne gi god behandling.
Kroppsbildeforstyrrelser er et sentralt symptom knyttet til spiseforstyrrelser. For å utvide kunnskapen og forståelsen av det komplekse fenomenet, kan det å undersøke hvordan grad av kroppsbildeforstyrrelsene henger sammen med alvorlighetsgrad av spiseforstyrrelser, og andre variabler slik som angst, depresjon og overgrep være viktig i fremtidig forskning. Det er også behov for forløpsforskning med fokus på kroppsbildeforstyrrelser.
Takk
Takk til Øyvind Rø for innspill til design og tekst. Takk til forskningsgruppen ved Regionalt kompetansesenter for spiseforstyrrelser for praktisk hjelp og konstruktive diskusjoner, og til Ester Marie Espeset for tilbakemelding på tekstutkast.
Referanser
1. Cash TF, Deagle EA, III. The nature and extent of body-image disturbances in anorexia nervosa and bulimia nervosa: A meta-analysis. International Journal of Eating Disorders 1997; 22(2): 107-25.
2. Striegel-Moore RH, Franko DL, Thompson D, et al. Changes in weight and body image over time in women with eating disorders. International Journal of Eating Disorders 2004; 36(3): 315-27.
3. Hrabosky JI, Cash TF, Veale D, et al. Multidimensional body image comparisons among patients with eating disorders, body dysmorphic disorder, and clinical controls: a multisite study. Body Image 2009; 6(3): 155-63.
4. Garner DM. Body Image and anorexia nervosa. I: Cash TF, Pruzinsky T, red. Body image: A handbook of theory, research, and clinical practice. New York: Guilford Press, 2002: 295-303.
5. Stice E. Body image and bulimia nervosa. I: Cash TF, Pruzinsky T, red. Body image: A handbook of theory, research, and clinical practice. New York: Guilford Press, 2002: 304-21.
6. Williamson DA, Stewart TM, White MA, et al. An information-processing perspective on body image. I: Cash TF, Pruzinsky T, red. Body image: A handbook of theory, research, and clinical practice. New York: Guilford Press, 2002: 47-54.
7. Strober M, Freeman R, Morrell W. The long-term course of severe anorexia nervosa in adolescents: survival analysis of recovery, relapse, and outcome predictors over 10-15 years in a prospective study. International Journal of Eating Disorders 1997; 22(4): 339-60.
8. Probst M, Pieters G, Vanderlinden J. Evaluation of body experience questionnaires in eating disorders in female patients (AN/BN) and nonclinical participants. International Journal of Eating Disorders 2008; 41(7): 657-65.
9. Striegel-Moore RH, Franko DL. Body image issues among girls and women. I: Cash TF, Pruzinsky T, red. Body image: A handbook of theory, research, and clinical practice. New York: Guilford Press, 2002: 183-91.
10. Cash TF, Morrow JA, Hrabosky JI, et al. How has body image changed? A cross-sectional investigation of college women and men from 1983 to 2001. Journal of Consulting and Clinical Psychology 2004; 72(6): 1081-9.
11. Espeset EM, Nordbo RH, Gulliksen KS, et al. The concept of body image disturbance in anorexia nervosa: an empirical inquiry utilizing patients’ subjective experiences. Eating Disorder: The journal of Treatment and Prevention 2011; 19(2): 175-93.
12. Skarderud F, Fonagy P. Playing with embodied reality: Mentalizing and mentalization based treatment for eating disorders. I Bateman A, Fonagy P, red. Handbook of mentalizing in mental health practice. American psychiatric publishing, 2011.
13. Danielsen, M. & Ro, O. (2012). Changes in body image during inpatient treatment for eating disorders predict outcome. Eating Disorder: The Journal of Treatment and Prevention 2012; 20, 261-275.
14. Exterkate CC, Vriesendorp PF, de Jong CA. Body attitudes in patients with eating disorders at presentation and completion of intensive outpatient day treatment. Eating Behaviors 2009; 10(1): 16-21.
15. Farrell C, Lee M, Shafran R. Assessment of body size estimation: A review. European Eating Disorder Review 2005; 13: 75-88.
16. Schneider N, Frieler K, Pfeiffer E, et al. Comparison of body size estimation in adolescents with different types of eating disorders. European Eating Disorder Review 2009; 17(6): 468-75.
17. American Psychiatric Association. Diagnostic and statistical manual of mental disorders. 4. utgave. Washington, DC: American Psychiatric Association, 2000.
18. Mizes JS, Heffner M, Madison JK, et al. The validity of subjective measures of body image disturbance. Eating Behaviors 2004; 5(1): 55-66.
19. Ruuska J, Kaltiala-Heino R, Rantanen P, Koivisto AM. Are there differences in the attitudinal body image between adolescent anorexia nervosa and bulimia nervosa? Eating and Weight Disorders 2005; 10(2): 98-106.
20. Benninghoven D, Raykowski L, Solzbacher S, et al. Body images of patients with anorexia nervosa, bulimia nervosa and female control subjects: a comparison with male ideals of female attractiveness. Body Image 2007; 4(1): 51-9.
21. Thompson JK, Van den Berg P. Measuring body image attitudes among adolescents and adults. I: Cash TF, Pruzinsky T, red. Body image: A handbook of theory, research, and clinical practice. New York: Guilford Press, 2002: 142-54.
22. Probst M. Body experience in eating disorder patients. Doktorgradsavhandling. Leuven: K U. Leuven, 1997






















