Fagkronikk

Kunnskapsbasert praksis i nevrologisk fysioterapi – mer enn randomiserte kontrollerte forsøk
Fagkronikk
Andreas Falck Lahelle, PT., PhD., spesialist i nevrologisk fysioterapi, forskningsleder ved Nevromuskulært kompetansesenter, Universitetssykehuset Nord-Norge HF. Epost: andreas.lahelle@unn.no
Andreas Dybesland Rosenberger, PT., MSc., spesialist i nevrologisk fysioterapi, senterleder for Nevromuskulært Kompetansesenter, Universitetssykehuset Nord-Norge HF.
Marianne Eliassen, PT., PhD., førsteamanuensis ved master i helsefaglig utviklingsarbeid, Institutt for helse og omsorgsfag, UiT Norges Arktiske Universitet.
Marit Sørvoll, PT., PhD., førsteamanuensis ved master i fysioterapi, studieretning nevrologisk fysioterapi, Institutt for helse- og omsorgsfag, UiT Norges Arktiske Universitet.
Synne Garder Pedersen, PT., PhD., spesialist i nevrologisk fysioterapi, seksjon for fysioterapi, rehabiliteringsavdelingen, Universitetssykehuset Nord-Norge HF.
Ellen Arntzen, PT., PhD., spesialist i nevrologisk fysioterapi, Kongsgården fysioterapi AS / forsker for Nordlandssykehuset HF / førsteamanuensis ved master i helsevitenskap, Nord Universitet, Bodø.
Fagkronikker vurderes av fagredaktør. Ingen interessekonflikter oppgitt.
I Fysioterapeuten nr. 4/21 (1) kan vi lese fagessayet “Den gylne middelvei innen nevrologisk fysioterapi” av Joakim Halvorsen, Martin Hellevik og Jennifer Moore. Forfatterne kritiserer mange fysioterapeuter for å vandre trygt på den “gylne middelvei”, mens andre kaster faglige håndgranater mot hverandre. Fysioterapeuter mistenkes videre av forfatterne for å bruke “tradisjonelle og mindre effektive behandlingsmetoder” og for å holde fast ved “tidligere vedtatte sannheter” som dermed begrenser pasientene og fratar dem muligheter. Som fagpersoner opplever vi at fagessayet framstiller provoserende antakelser om fysioterapeuters faglige integritet, og vi skulle heller ønske oss en debatt der vi snakker med hverandre om nevrologisk fysioterapi. Vi vil likevel applaudere forfatterne for sitt ønske om å heve kvaliteten i nevrologisk fysioterapi. Essayet framstår dog såpass unyansert at vi ønsker å stille spørsmål ved forfatternes fremstilling av kunnskapsbasert praksis, der oppfølging av pasienter er beskrevet som konseptstyrt og kun oppnår legitimitet dersom de har bevist sin effekt gjennom randomiserte kontrollerte forsøk.
I det følgende vil vi ta for oss disse spørsmålene med et ønske om å belyse at nevrologisk fysioterapi er et komplekst fagfelt som forutsetter mangefasettert kunnskap og avanserte kliniske ferdigheter for å kunne gi pasientene god og individualisert oppfølging.
Hva er kunnskapsbasert praksis?
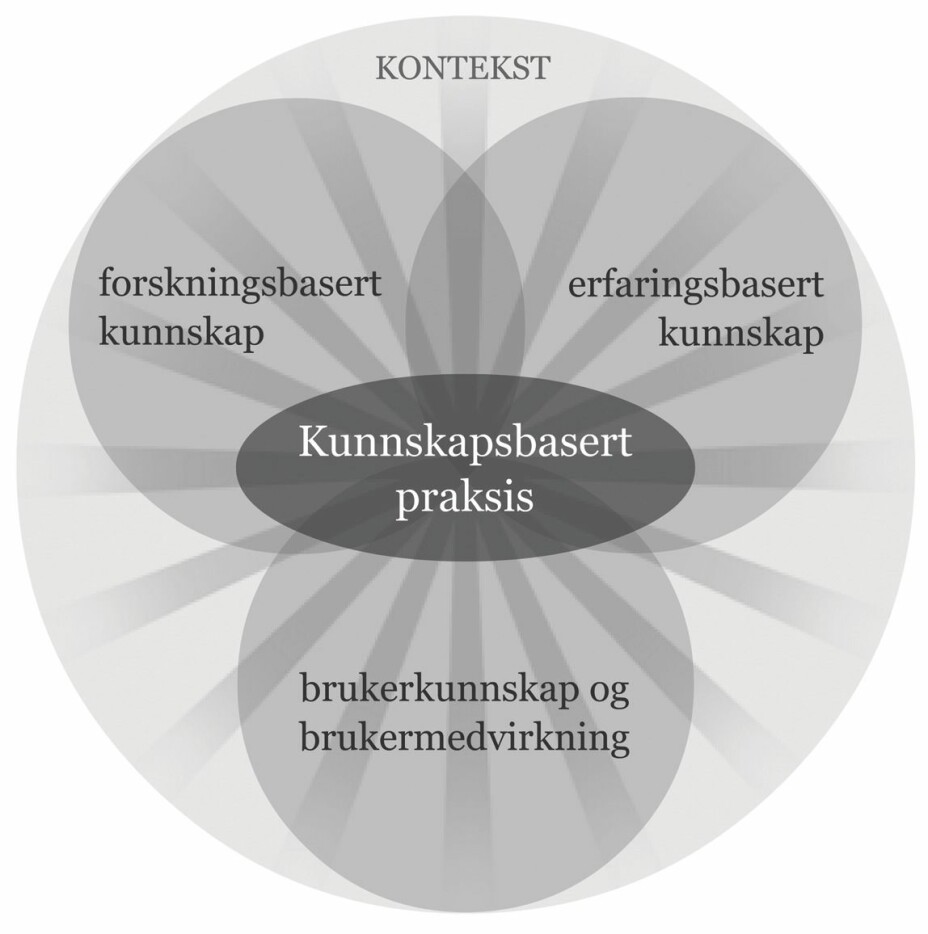
Debatten om hva kunnskapsbasert praksis er, og ikke er, var het på slutten av 90-tallet og har gjennom de siste tiårene vært utgangspunktet for utviklingen av en samlende forståelse av begrepet som omfatter forskningsbasert kunnskap, erfaringskunnskap og brukerkunnskap i en gitt kontekst (Figur 1) (2). I nevrologisk fysioterapi innebærer dette å integrere de ulike kunnskapskildene i faglige avgjørelser for å ivareta pasientenes individuelle utfordringer på en mest mulig hensiktsmessig og effektiv måte (3). Det er derfor ikke revolusjonerende når Halvorsen og medforfattere hevder at nevrologisk fysioterapi skal være kunnskapsbasert, men i deres fremstilling framgår det at innhold i praksis hovedsakelig skal styres av forskningsbasert kunnskap. Særlig viser de til et knippe utvalgte randomiserte kontrollerte forsøk når de leter etter “evidens” for de “aktive ingrediensene” i nevrologisk fysioterapi. En slik snever forståelse av kunnskapsbasert praksis vil ikke være tilstrekkelig for helhetstenkning og individualisering - grunnprinsipper i fysioterapi med internasjonal konsensus (4,5).
For å kunne tilrettelegge behandling som adresserer den spesifikke pasientens funksjonsproblem, er det helt essensielt å invitere pasienten inn som en aktiv part i valg og progresjon av behandling. Det framstår derfor underlig å fremheve Bertrand Russels filosofi (6) med et ensidig fokus på “fakta”. Fra et slikt perspektiv fremstår fysioterapeuten som den eneste meningsskapende aktøren i vurderingen av fakta i en klinisk kontekst. Og hva er fakta i denne sammenhengen? Hvis fakta utelukkende regnes som forskning fra randomiserte kliniske forsøk, vil vi påstå at det ikke er forenelig med forståelsen av hva kunnskapsbasert praksis er.
Alle personene vi møter i klinisk praksis er unike. Personer med for eksempel cerebral parese, multippel sklerose og hjerneslag kan ha svært ulike funksjonsutfordringer innad i sin diagnosegruppe, noe som krever en tilpasning til den enkelte person og ikke diagnosen som sådan. Videre vil raske, progredierende og palliative forløp, som ved ALS, kreve andre tilpasninger. Personer med nevrologisk sykdom sitter på kunnskap om sine egne unike omstendigheter, målsetninger, verdier og forventninger. Denne brukerkunnskapen er verdifull, og høyst nødvendig, når fysioterapeuter skal anvende og integrere elementer fra forskning (3). For eksempel vil ikke intensiv gangtrening basert på teorier om nevroplastisitet nødvendigvis være den beste behandlingen dersom pasienten har kognitiv svikt og sliter med å mestre familielivet etter hjerneslag. I andre tilfeller, der personen har en nevromuskulær sykdom, kan høyintensiv trening være kontraindisert. Dette aktualiserer også at personer med nevrologiske sykdommer og skader ofte har et omfattende rehabiliteringsbehov, der enkeltintervensjoner alene ikke nødvendigvis er tilstrekkelig (7).
Forskning versus klinikk?
Videre belyser dette at klinisk praksis aldri kan standardiseres basert på rigide krav fra randomiserte kontrollerte forsøk. For øvrig er dette forskningsdesignet ofte utsatt for kritikk når det gjelder å evaluere effekt av kompleks fysioterapi (8). I den sammenheng aktualiseres fysioterapeuters erfaringskunnskap. Uansett hvor god forskningen er, må fysioterapeuter ta i bruk ulike former for kunnskap og ferdigheter samtidig for å tilpasse behandlingen til pasientens behov og den aktuelle konteksten (3). Denne kompleksiteten i nevrologisk fysioterapi fordrer at vi hele tiden fluktuerer mellom teoretiske kunnskaper, handlingskunnskap og relasjonelle forhold i møtet med våre pasienter. Halvorsen og medforfattere synes i denne sammenhengen å hoppe bukk over et av de viktigste verktøyene i fysioterapipraksis - nemlig klinisk resonnering. I fysioterapi består resonneringsprosessen i å integrere teoretisk kunnskap med klinisk erfaring i samhandling med pasienten (9). Dette er en her-og-nå prosess med fokus på vurdering av funksjon og ulike relevante tiltak. Dette fordrer at fysioterapeuten må tilpasse og justere tenkning, kommunikasjon og håndtering for å jobbe mot et satt mål som kan fremme pasientens ressurser på kropps-, aktivitets- og deltakelsesnivå. Forskningsresultater fra randomiserte kontrollerte forsøk og systematiske oversikter om enkeltintervensjoner har derimot som mål å oppdrive generelle føringer, mens fysioterapeuter i klinikken jobber med ulike enkelttilfeller med sammensatte og individuelle behov (10). En strømlinjeforming av praksis hadde kanskje vært behagelig, men er dessverre ikke mulig når vi anerkjenner kompleksiteten i fagfeltet. Fysioterapeuters erfaringskunnskap er i så måte essensiell for å ikke miste fagets autonomi og integritet. Kunnskapen som dyktige fysioterapeuter har utviklet gjennom klinisk praksiserfaring er også helt vesentlig for å utvikle gode forskningsprosjekter. Halvorsen og medforfattere synes å forfekte et motsatt fokus, der det er forskningskunnskapen som til enhver tid skal lede an og guide fysioterapeuter i klinikken, mens erfaringskunnskapen ansees som utdaterte «tidligere vedtatte sannheter».
Gjeldende norsk praksis
Vedrørende norsk fysioterapipraksis, argumenterer Halvorsen og medforfattere for at det er en uoverensstemmelse mellom nåværende kunnskapsgrunnlag, og hva som utføres i praksis. Dette synes underlig med tanke på at de viser til en omfattende spørreundersøkelse (2355 fysioterapeuter) hvor majoriteten av fysioterapeutene svarte at de oppdaterer sin kunnskap månedlig eller hyppigere (11). Selv om en annen mindre spørreundersøkelsen fra Helse Sør-Øst (12) (65 fysioterapeuter fra rehabiliteringsfeltet) ikke viser samvariasjon mellom tidsbruk på kunnskapsinnhenting og implementering, mener vi at forfatterne mangler grunnlag for sitt argument. Vi vet per i dag svært lite om hva fysioterapeuter i nevrologisk fysioterapi faktisk gjør i klinisk praksis i Norge. Dette er et kunnskapshull som bør dekkes. Videre oppfatter vi at Halvorsen og medforfattere mener at fysioterapeuter støtter seg på “tradisjonelle tilnærminger” med utdatert teorigrunnlag. Dette vet vi heller ikke.
Tradisjonelle tilnærminger
Og hva mener egentlig Halvorsen og medforfattere med tradisjonelle tilnærminger? Er det alle tilnærminger som fokuserer på individualisering og bevegelskvalitet? Eller er det spesielt myntet på kjente navngitte behandlingstilnærminger, tidligere forstått som konsepter? Det kan virke som at de særlig retter oppmerksomheten mot fysioterapeuter som har tilknytning til eller kursing i Bobath. Blant annet fremstiller de Bobath som et konsept som ble til for over 70 år siden, og som fortsatt den dag i dag holder fast ved sin opprinnelige teoretiske fundamentering. Dette er i beste fall en misforståelse. Bobath har utviklet seg i takt med tilgjengelig teoretisk- og empirisk forskning, og presiserer og forklarer i flere artikler og bøker hvordan de forholder seg til ny kunnskap om motorisk kontroll og -læring, herunder forutsettingene for å påvirke hjernens plastiske egenskaper (13,14). Vi skal ikke bruke mye plass på en inngående diskusjon av en enkeltstående behandlingstilnærming her, da ingen av oss er i posisjon til det. Uansett tilsier våre erfaringer at de fleste fysioterapeuter som jobber med nevrologi i Norge ikke identifiserer seg med verken “moderne eller tradisjonelle konsepter”. Det essensielle vil alltid være å anerkjenne kompleksiteten i faget, samt prinsipper for behandling med utgangspunkt i funksjonsvurdering, bevegelsesanalyse, klinisk resonnering og individualisering.
Håndgranater?
Ikke vet vi hva en faglig håndgranat er, ei heller opplever vi at ulike fagmiljøer i nevrologisk fysioterapi kaster sådanne mot hverandre. Derimot er vi bekymret for at fagessayet til Halvorsen og medforfattere gjør det motsatte av å åpne opp for dialog i fagmiljøet. Vi frykter at Halvorsen og medforfattere legger frem et problem som egentlig ikke eksisterer, og skisserer et syn på kunnskapsbasert praksis som kan bidra til å degradere faget vårt. Kunnskapsbasert praksis er mye mer enn forskningsbasert kunnskap. Vi støtter oppfordringen om at fysioterapeuter som arbeider med nevrologisk fysioterapi i større grad kan diskutere ulike problemstillinger, forskning og klinisk virksomhet fremover.
Referanser
1. Halvorsen JM, Hellevik MM, Moore JL. Den gylne middelvei innen nevrologisk fysioterapi. Fysioterapeuten. 2021;4.
2. Helsebiblioteket. Kunnskapsbasert praksis. 2021. Tilgjengelig fra: https://www.helsebiblioteket.no/kunnskapsbasert-praksis.
3. Herbert R, Jamtvedt G, Hagen KB, Mead J. Practical evidence-based physiotherapy. Edinburgh: Churchhill Livingstone Elsevier; 2011.
4. WCPT. Wordl Confederation for Physical Therapy. Policy statement: Description of physical therapy 2015 [updated 30.11.2016. Tilgjengelig fra: http://www.wcpt.org/policy/ps-descriptionPT.
5. NFF. Norsk Fysioterapeutforbund. Hva er fysioterapi? – utdypet. 2015. Tilgjengelig fra: http://fysio.no/Hva-er-fysioterapi/Hva-er-fysioterapi-utdypet.
6. Russell B. Face to face with Bertrand Russell. Redaktør: Freeman J. Tilgjengelig fra https://www.bbc.co.uk/programmes/p04qgxlv: BBC; 1959.
7. Helsedirektoratet. Veileder om rehabilitering, habilitering, individuell plan og koordinator. Oslo; 2015.
8. Østerås H, Paulsberg F, Gravare Silbernagel K. Are randomised control trials best for evaluating the effect of complex physical therapy interventions? British Journal of Sports Medicine. 2018;52(15):949.
9. Higgs J, Jensen GM, Loftus S, Christensen N. Clinical reasoning in the health professions. 4. edition. Edinburgh: Elsevier; 2019.
10. Polit DF, Beck CT. Nursing Research: genarating and assessing evidence for nursing practice. 10. Edition. Philadelphia: Wolters Kluwer; 2017.
11. Dølvik T. Spørreundersøkelse om fysioterapi i kommunehelsetjenesten. Agenda. Helse- og omsorgsdepartementet. 2009.
12. Moore JL, Friis S, Graham ID, Gundersen ET, Nordvik JE. Reported use of evidence in clinical practice: a survey of rehabilitation practices in Norway. BMC Health Serv Res. 2018;18(1):379.
13. Gjelsvik BEB, Syre L. The Bobath concept in adult neurology. Stuttgart, Germany: Thieme; 2016.
14. Michielsen M, Vaughan-Graham J, Holland A, Magri A, Suzuki M. The Bobath concept – a model to illustrate clinical practice. Disabil Rehabil. 2019;41(17):2080-92.























