Fagfellevurdert

Frisklivssentralens rolle som helsefremmende helsetjeneste: Begrensninger og muligheter
Fagartikkel
Evie Einvik-Heitmann, masterstudent i Helse og samfunn - studieretning Helsefremmende arbeid, Universitetet i Sørøst-Norge (USN). Fysioterapeut/koordinator i frisklivssentralen, Alta kommune. eviein@alta.kommune.no.
Steffen Torp, professor ved Institutt for helse-, sosial- og velferdsfag, Universitetet i Sørøst-Norge (USN), Campus Vestfold.
Denne fagartikkelen er fagfellevurdert etter Fysioterapeutens retningslinjer, og ble akseptert 19.september 2024. Ingen interessekonflikter oppgitt.
Sammendrag
Innledning: Ifølge WHO skal en helsefremmende helsetjeneste bidra med en helhetlig tilnærming for å bedre folkehelsa. Ut fra dette er det interessant å undersøke om frisklivssentralen egentlig kan betegnes som en helsefremmende helsetjeneste. Denne artikkelen søker en nærmere forståelse av frisklivssentralens helsefremmende funksjon gjennom å utforske forholdet mellom teori og praksis, og å vurdere mulige utviklingsområder og en ny forståelsesramme for tjenesten.
Hoveddel: Gjennom en analyse av frisklivssentralens tjenester peker vi på både potensialer, hindringer og innsatsområder. Helsemyndighetenes betegnelse av tjenesten og dens beskrevne formål kan ansees som potensialer, spenningsforholdene mellom formål og praksis, fag og politikk, og behov og handlingsrom som hindringer, og en innføring/tilpasning av internasjonale standarder for helsefremmende helsetjenester (HPH-standarder) som innsatsområder.
Avslutning: Frisklivssentralen har potensiale til å bli en helsefremmende helsetjeneste, men flere forhold bør adresseres for å dreie tjenesten i den retningen. HPH-standardene kan bidra til en mer enhetlig og utvidet forståelse av tjenestens mandat, formål, verdigrunnlag og aktiviteter, som er oppsummert i en «ny» forståelsesramme av tjenesten.
Nøkkelord: Helsefremming; setting; settingstilnærming; folkehelse.
Abstract
The Healthy Life Center’s role as a health-promoting health service. Limitations and possibilities
Introduction: According to the WHO, a health-promoting health service should be linked to a holistic approach to improve public health. Based on this, it is interesting to explore if the Healthy Life Centers can be described as a health-promoting health service. This article seeks a deeper understanding of the Healthy Life Centers health promoting function by exploring the relationship between theory and practice, and to assess possible development areas and a new framework for understanding the service.
Main part: Through an analysis of the Healthy Life Center’s services, we point out both potentials, obstacles and focus areas. The health authorities' description of the service and its purpose can be regarded as potentials, the power relation between purpose and practice, discipline and policy, and individual needs and autonomy as obstacles, and the adaptation of international standards for health-promoting health services (HPH-standards) as focus areas.
Conclusion: The Healthy Life Center has a potential to become a health-promoting health service, although several factors should be addressed to facilitate change in that direction. The HPH-standards can contribute to a more uniform and expanded understanding of the service's mandate, purpose, values and activities, which are summarized in a "new" framework of the service.
Keywords: Health promotion; setting approach; setting-based approach, public health.
Innledning
Frisklivssentralen er en del av kommunens samlede helse- og omsorgstjenester, og beskrives av helsedirektoratet som en helsefremmende og forebyggende helsetjeneste som skal gi støtte til livsstilsendringer og mestring av helseutfordringer til personer med sykdom eller økt risiko for sykdom (1). Direktoratets beskrivelse av frisklivssentralen som en «helsefremmende helsetjeneste» er interessant i forbindelse med at WHO definerer helsefremmende sykehus og helsetjenester som organisasjoner som «orienterer deres styringsmodeller, strukturer, prosesser og kultur for å optimalisere helsegevinsten til pasienter, ansatte og befolkninger og for å støtte bærekraftige samfunn» (2, s.13). Med andre ord innebærer helsefremmende helsetjenester at man benytter en omfattende strategi (3) som involverer hele helsetjenestens miljø, og løfter blikket forbi et enerådende individperspektiv til også å inkludere samfunnsstrukturer og bærekraftsmål. Dersom frisklivssentralen skal leve opp til denne forståelsen, fordrer dette en innsats utover sykdomsforebyggende arbeid og helsefremmende tiltak.
En helsefremmende rammeforståelse
En slik måte å forstå helsefremmende «miljøer» eller «settinger» på, henger sammen med forståelsesrammen i helsefremmende arbeid, som WHO definerer som «prosessen som gjør mennesker og samfunn i stand til økt kontroll over helsedeterminantene og dermed også sin helse» (2, s.4). Med helsedeterminanter menes individuelle, sosiale, økonomiske og miljømessige faktorer som bestemmer folks forventede levealder (2, s.4), og helse ansees som en ressurs for hverdagslivet, og knyttes til både sosiale og personlige ressurser, i tillegg til fysisk kapasitet (4). Denne helhetlige og sosiale helseforståelsen skiller seg fra den i sykdomsforebyggende arbeid som tenderer å se på helse som fravær av sykdom eller risikofaktorer for sykdom (5).
I Ottawa-charteret for helsefremmende arbeid anerkjennes tanken om at helse skapes i hverdagslige settinger hvor folk lærer, jobber, leker og elsker (4). Begrepet «setting» defineres av WHO som «en plass eller sosial kontekst hvor folk samhandler i daglige aktiviteter og hvor miljømessige, organisatoriske og personlige faktorer påvirker helse og velvære» (2, s.19). En praksis som har sitt utspring fra Ottawa-charteret (6) og organiseres i relasjon til omgivelsene folk oppholder seg i, refereres ofte til som «settingstilnærming», hvor innsatsen rettes mot både den fysiske, organisatoriske, og sosiale konteksten, og ikke bare mot folkene som utgjør eller inngår i en kontekst (3) som i målgruppetilnærming (f.eks. eldre eller barn) eller sakstilnærming rettet mot et helserelatert tema eller sak (f.eks. røyking eller fysisk aktivitet) (7). Eksempler på WHO-initierte prosjekter som tar i bruk settingstilnærming er helsefremmende byer/kommuner, helsefremmende skoler, helsefremmende arbeidsplasser, helsefremmende familier (8) og helsefremmende sykehus/ helsetjenester (9).
Et paradigmeskifte?
Utfordringen i å anvende settingstilnærmingen i helsesektoren, er at settings-logikken hevdes enklere for vanlige folk å forstå enn for helsepersonell da den ligger nærmere hverdagslivet enn det profesjonelle perspektiver ofte gjør (10). Helsesektoren hevdes fremdeles å følge et patogent paradigme (11), som vil si at søkelys rettes mot sykdom fremfor helseressurser (5), og en viktig målsetting i Ottawa-charteret har derfor vært å reorientere helsesektoren til å se sitt ansvar utover bare behandling og palliativ omsorg (4). Å fremme folkehelsen er et hovedmål for norske sykehus og andre helsetjenester (9). I kommunene er frisklivssentralen blitt en anbefalt måte å organisere lovpålagte oppgaver på, og som skal bidra til økt helsefremmende og forebyggende innsats i helse – og omsorgstjenestene (1). Det foreligger altså flere insentiver til helsefremming i helsesektoren, og med frisklivssentralens helsefremmende betegnelse er det derfor betimelig å stille Poland m.fl. (3) sitt spørsmål til helsefremmende settinger: - Are we successfully walking the talk?
Denne artikkelen har som mål å bidra til en mer entydig forståelse av frisklivssentralens rolle som helsefremmende helsetjeneste, gjennom å utforske forholdet mellom teori og praksis, og vurdere mulige innsatsområder og ny forståelsesramme for tjenesten. Vi vil basere oss på nasjonale og internasjonale styringsdokumenter, kjent helsefremmings – og settingslitteratur, samt studier gjort på frisklivssentralen.
Frisklivssentralen
Med utgangspunkt i settingsbegrepet kan frisklivssentralen forstås som et sted hvor ansatte og deltakere (og andre aktører) samhandler i aktiviteter, og hvor deres helse og velvære påvirkes av alle aspekter i og utenfor settingen. For å få en mer utvidet forståelse av frisklivssentralen som en helsefremmende helsetjeneste er det nødvendig å se på hva som utgjør dens unike kontekst da faktorer som økonomi, ledelse, ressurstilgang, organisatorisk struktur, kultur og historie påvirker hvilket uttrykk den får som helsefremmende (3).
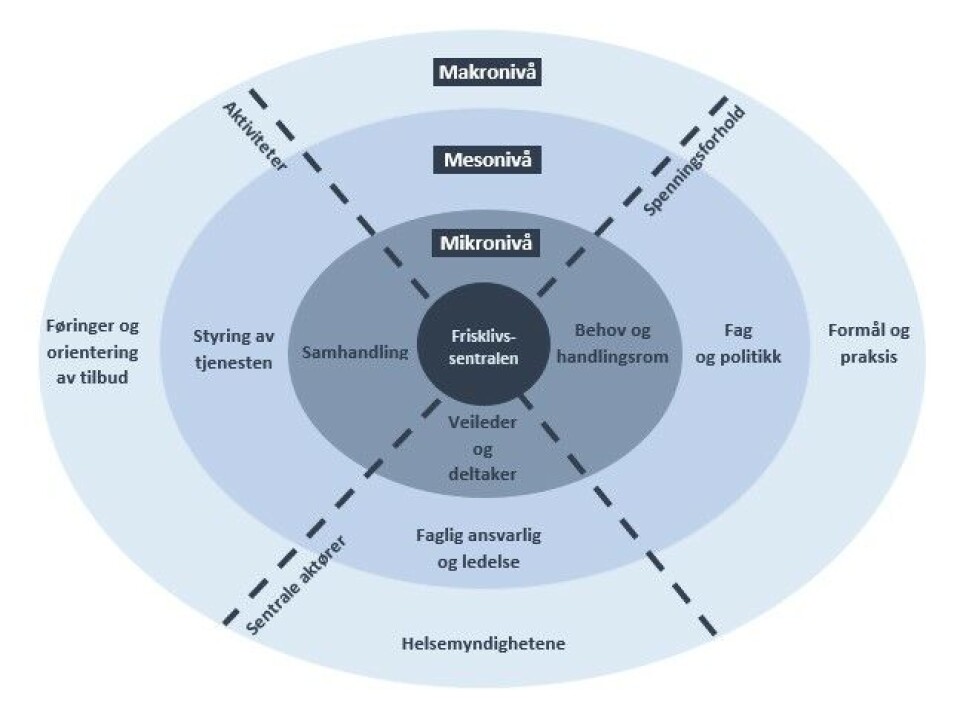
Aktivitetene i enhver organisasjonssetting kan forstås på makro-, meso- og mikronivå, hvor helsefremmende aktiviteter foregår på alle nivåer og er gjensidig støttende til hverandre gjennom politikk og belønningssystemer. I sin analyse av idrettslag knytter eksempelvis Kokko m.fl. sentrale føringer og orientering av idrettslagets aktiviteter til makronivået, klubbledelsens styring av aktivitetene til mesonivået, og samhandlingen mellom trenerne og klubbmedlemmene i aktivitetene til mikronivået (12). Vi vil i det følgende gjøre en liknende grovanalyse av frisklivssettingen basert på denne inndelingen, samt forsøke å besvare utvalgte spørsmål hentet fra Poland m.fl. (3) sitt analyseverktøy for å forstå settinger, som tar for seg de sentrale aktørene, deres agenda og maktforhold.
Frisklivssentralens makronivå
På frisklivsorganisasjonens makronivå kan helsemyndighetene ansees som hovedaktør, da deres veileder for kommunale frisklivssentraler (heretter kalt Veilederen) (1) legger føringer for tjenestens aktiviteter. Vår beskrivelse og fortolkning av Veilederens innhold er skissert i figur 1. Ifølge Veilederen er frisklivssentralens formål å fremme helse og forebygge eller begrense utvikling av sykdom, noe som skisseres å skje gjennom: a) individ- og gruppetiltak rettet mot helseatferd (helsetilbudet), hvor fysiske, mentale og sosiale ressurser for helse, livskvalitet, endring og mestring skal styrkes, b) samhandling og samskaping med deltakere og andre aktører både innad og utenfor helsesektoren for å forme tjenestens aktiviteter, og bidra til mer koordinerte og helhetlige tjenester, og c) befolkningsrettet innsats gjennom lokalt folkehelsearbeid, mål om å styrke befolkningens helsekompetanse og utjevne sosiale ulikheter i helse og levevaner. Veilederens målsetting trekker klare paralleller med en helhetlig og sosial helseforståelse, samt settingstilnærmingens verdier som rettferdighet, deltakelse og partnerskap (13).
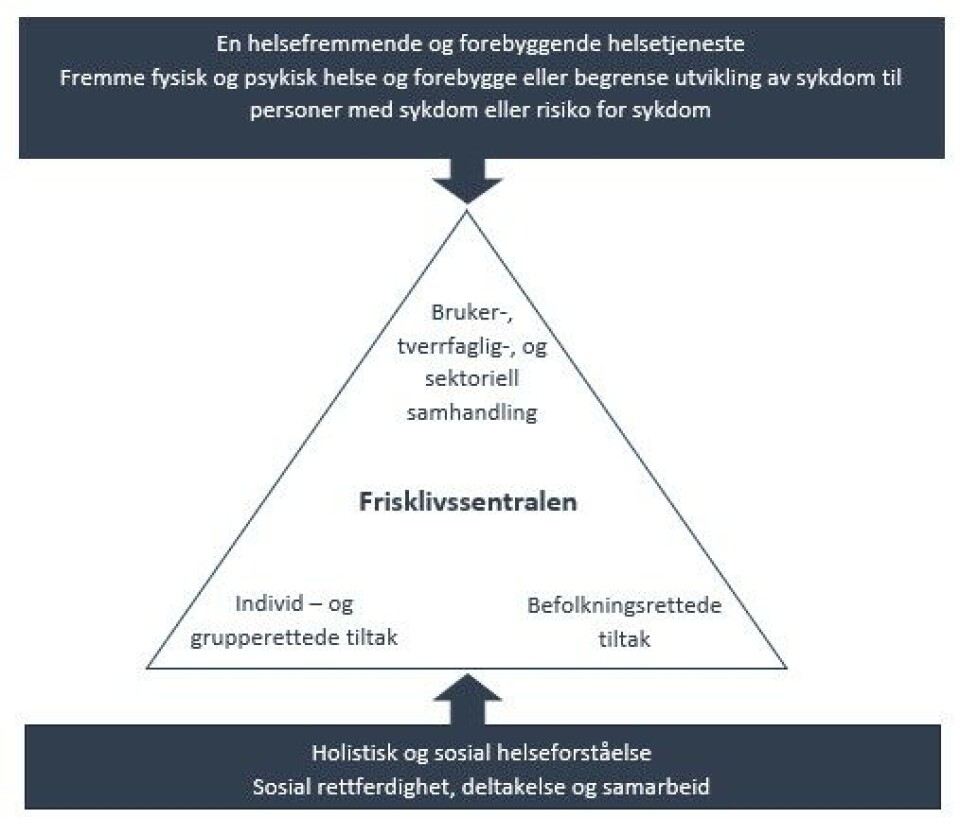
Denne forståelsesrammen kan likevel diskuteres om er entydig. I en maktanalyse av Veilederen hevder Olafsdottir at helsebegrepet som benyttes i overveiende grad knyttes til den biomedisinske sykdomsmodellen og til personlige egenskaper og atferd (14). I begrunnelser for etablering av frisklivssentraler vektlegger Veilederen god samfunnsøkonomi, politiske mål og god resultatoppnåelse (1), som også tjenestens helsetilbud bærer preg av gjennom standardiserte tilbud med mål om kunnskapsbasert praksis og effektivitet i tjenesten (15). Ekeland m.fl. hevder at økt standardisering i helsevesenet fører til objektivisering av brukeren og innskrenker profesjonsutøverens handlingsrom til å ivareta individuelle behov (16). Overnevnte forhold indikerer et spenningsforhold knyttet til frisklivssentralens forståelsesramme hvor formål og praksis ikke fremstår som helt gjensidig støttende.
Frisklivssentralens mesonivå
Det er anbefalt at frisklivssentralen er organisert i helse – og omsorgstjenestene, og det kreves at fagansvarlig er autorisert helsepersonell (1). Hva en frisklivssentral er og hvordan den skal operasjonaliseres er spørsmål fagansvarlig ledelse må ta stilling til for å oppfylle tjenestens formål, samt innretning til lokale forhold (1). En entydig forståelse av tjenesten er derimot vanskelig å oppdrive da informasjonsgrunnlaget er tolkbart, og derfor gjør tjenesten mer utsatt for ulik politisk, organisatorisk og faglig styring.
Per dags dato er oversikt over norske frisklivssentraler mangelfull og fragmentert (17), med få oversiktsstudier (1), og det råder fremdeles en usikkerhet omkring helsetilbudets virkning (18). For fagansvarlig kan dette by på utfordringer da faglige spørsmål vil være mer avhengig av eget kunnskapsgrunnlag - og forståelse, samt verditolkninger (19). For helseledelsen vil trolig målbare faktorer være av betydning for en etablering da tjenesten ikke er lovpålagt (1), og derfor må initieres av kommunene selv. I en slik forståelse vil styring av tjenesten være utsatt for et spenningsforhold mellom fag og politikk.
Frisklivssentralens mikronivå
I frisklivssentralens helsetilbud kan hovedaktørene ansees som veileder og deltaker, og aktiviteten som samhandlingen dem imellom. Helsetilbudets målgruppe er personer i alle aldre med økt risiko for, eller allerede utviklet sykdom (1). Motivasjonsfaktorer for deltakelse kan knyttes til overvekt, fysisk aktivitet og kosthold (20), tilbud som den ansatte pliktes å utføre på en faglig forsvarlig og omsorgsfull måte ifølge helsepersonelloven (21), og innenfor tjenestens rammer. Den individuelle helsesamtalen skal være personsentrert og benytte metodikk som får tak i deltakerens egen motivasjon for endring med spørsmål som: «Hva er viktig for deg?» (1). Da tilbudene skisseres som standardiserte, vil et mulig dilemma bestå i hvordan veileder skal besvare deltakerens behov dersom dette ikke samsvarer med rammetilbudet som gis. Et mulig spenningsforhold vil da kunne dreie seg om ulike behov og handlingsrom.
Oppsummert kan en si at det finnes både støttende og hemmende faktorer som kan påvirke frisklivssentralens helsefremmende aktiviteter, hvor «spenningsforholdene» kan ansees som hemmende. Figur 2 viser en «løkmodell» med nivåene makro, meso og mikro, og skisserer overnevnte spenningsforhold mellom formål og praksis, fag og politikk, og behov og handlingsrom; de ulike sentrale aktørene med betydning for frisklivssentralens drift; og de aktivitetene som forventes å gjennomføres; og hvordan disse tre faktorene plasseres på de ulike nivåene.
En helsefremmende helsetjeneste?
En utfordring i å anvende settingstilnærmingen er å oversette dens filosofi til praksis (22). I et forøk på å tydeliggjøre strategien, utarbeidet Whitelaw m.fl. ulike typologier og identifiserte den «organiske modellen» som mest hensiktsmessige for helsefremmende arbeid. I denne modellen ansees hovedproblemet å ligge i systemet, og løsningen i de mange dag-til dag prosessene og praksisene som konstituerer settingen (22). «Problemet» i frisklivssystemet kan særlig knyttes til de skisserte spenningsforholdene beskrevet over.
Basert på settingstilnærmingen har det WHO-initierte nettverket Health Promoting Hospitals (HPH) utviklet internasjonale standarder for helsefremmende sykehus og helsetjenester (se tabell 1) (23), noe vi i de følgende avsnitt vil tilpasse og diskutere opp mot frisklivskonteksten.

Standard 1: Organisasjonens forpliktelse til HPH Første standard innebærer at HPH-standardene utgjør en del av organisasjonens overordnede strategi, og at det utarbeides en mål- og handlingsplan som støttes gjennom hele organisasjonen, og systematisk følges opp og videreutvikles (23). Med frisklivssentralens helsefremmende betegnelse medfølger en myndighet til å følge slike standarder, men er ikke ensbetydende med at slik praksis forekommer. Et annet element er at helsemål ikke bare omfatter deltakere og befolkningen, slik frisklivssentralens formål skisserer, men også de ansatte og samfunnet (23). Verken definisjon av helsefremmende helsetjenester, HPH-standardene eller helsemål for ansatte står beskrevet i Veilederen, og bør adresseres. I tillegg vil et viktig innsatsområde være å prioritere systemarbeidet i frisklivssentralen.
Standard 2: Å tilstrebe tilgjengelighet til virksomheten/tjenesten Andre standard innebærer å sikre tilgjengelighet til organisasjonens fasiliteter, og at det utøves respekt for rettigheter, verdier og behov (23). I frisklivssentralen er det gjort flere grep som gjør tjenesten mer tilgjengelig, som ikke krav til henvisning, lave eller ingen kostnader for deltakelse, og en målgruppe som omfatter alle aldersgrupper, hvor særlig de uten andre egnede helsetilbud skal vektlegges (1). Slike grep fjerner en del barrierer, samtidig som det åpner opp for personer med ulike behov. Dette kan komme i konflikt med frisklivssentralens helsetilbud, som professor Gro Beate Samdal omtaler som «ensartet» og mener fører til at de mest sårbare gruppene faller utenfor. Hun foreslår derfor en nivåinndeling av tilbud etter behov (24). Da fordeling etter behov ansees som selve nøkkelen i helsetjenestens arbeid med å utjevne sosiale helseforskjeller (25), kan frisklivssentralens «rammetilbud» jobbe mot deres mål om å oppnå nettopp dette. For frisklivssentralen utfordrer derfor denne standarden hvilke verdier som er grunnleggende for styring av tjenesten, noe som peker i retning av mer rettferdig fordeling av tjenester.
Standard 3: Å fremme en personsentrert helsetjeneste og brukerinvolvering Tredje standard innebærer å tilstrebe best mulig pasientsentrert omsorg og helseutfall, og gi både brukere og lokalsamfunn mulighet for medvirkning i tjenesteutforming (23). Kvantitative funn på brukermedvirkning i frisklivssentralen har vist seg primært å ta sted på individnivå, men sjeldnere på systemnivå, og det er derfor ønskelig å sette et sterkere søkelys på systemarbeid og retningslinjer for å involvere brukerorganisasjoner og brukerrepresentanter (26). På individnivå opptrer en annen utfordring, for hvordan kan fagutøvere styrke deltakernes autonomi dersom de selv har innskrenket autonomi? Endringer i tjenesteutforming som følge av standard 2 vil kunne gi bedre rammevilkår for brukermedvirkning, men Hauge og Ausland (27) mener også at systematisk refleksjon omkring egen praksis er vesentlig for at de ansattes og brukernes autonomi skal bli brukt forsvarlig. Utviklingsområder vil derfor kunne omfatte systematisk refleksjon og endringer i tjenesteutforming som støtter brukermedvirkning på både individ- og systemnivå.
Standard 4: Å skape en helsefremmende arbeidsplass og helsefremmende miljøer Fjerde standard innebærer at organisasjonen utvikler en helsefremmende arbeidsplass og tilstreber å bli en helsefremmende setting for å forbedre helsa til alle pasienter, pårørende, ansatte, hjelpearbeidere og frivillige (23). I tillegg til arbeidsmiljølovens bestemmelser som plikter arbeidsplassen å fremme helse (28), vil denne standarden i lag med et utvidet helsemål som inkluderer de ansatte, stimulere frisklivssentralen som helsefremmende arbeidsplass. Å skape helsefremmende miljøer i rammen av frisklivssettingen, kan derimot være vanskelig å avgrense til et bestemt fysisk område da tilbud kan foregå digitalt, i fysiske lokaler, utendørs, eller i samfunnet gjennom befolkningsrettet innsats (1). Sistnevnte faktor vil gi rom til å skape helsefremmende miljøer utenfor selve frisklivssettingen, f.eks. gjennom helsefremmende nærmiljø-prosjekter eller lignende. En innføring av denne standarden kan i seg selv være et viktig innsatsområde for tjenesten.
Standard 5: Fremme helse i samfunnet Femte standard innebærer at organisasjonen tar ansvar for å fremme helse i lokalsamfunnet og for de som mottar tjenestene (23). Frisklivssentralens befolkningsrettede arbeid innebærer å styrke befolkningens helsekompetanse, samarbeid om lokalt folkehelsearbeid og målet om å utjevne sosiale helseforskjeller (1). Flere av disse målene berøres også i de andre standardene, spesielt 2 og 4. Det er derimot uenigheter om hvorvidt frisklivssentralens tilbud utgjør en forskjell på folkehelsa da de retter seg mot personer med høy risiko for sykdom (18). Diskusjonen dreier seg om at når risikofaktorer som helseatferd systematisk er skjevfordelt i befolkningen finnes også sosialt skjevfordelte årsaker til denne atferden. For å forebygge sosiale helseforskjeller må derfor hele årsakskjeden adresseres gjennom både målrettede- og universelle tiltak (29). Allen m.fl. mener at helsetjenesten kan skape en verdi utover sin kliniske praksis gjennom å fungere som en “ankerinstitusjon”, og dermed adressere de sosiale helsedeterminantene gjennom endringer i ansettelsesprosesser, vare – og tjenesteproduksjon, bruk av fysiske og miljømessige ressurser og lokaler, og gjennom partnerskap (30). For frisklivssentralens kan det dermed dreie seg om å rette søkelys på mer strukturtiltak som adresserer de sosiale helsedeterminantene, f.eks. ved å fungere som en ankerinstitusjon.
Avslutning
Frisklivssentralens rolle som helsefremmende helsetjeneste innebærer mer enn en helsefremmende orientering av deres tilbud. Med Helsedirektoratets beskrivelser (1) foreligger grunnlaget til å utvikle tjenesten basert på en mer helhetlig forståelse. En oppsummering av vår gjennomgang vises i figur 3, foreslått som «ny» forståelsesramme av tjenesten som en helsefremmende helsetjeneste. Modellen består av tjenestens mandat og formål (1) og deres verdigrunnlag (2) som legger føringer for tjenestens aktiviteter (3), her utvidet til fire hovedaktiviteter (3a-3d) med innføring av systemarbeid. Modellen er også tilføyd innsatsområder (4) fra HPH-analysen, som alle er grunnleggende for endringer i frisklivssentralens helsefremmende funksjon; tjenestens mandat og formål utvides og omfatter de ansattes helse og velvære og HPH-definisjon (4a); HPH-standardene tilføyes tjenestens verdigrunnlag for å understøtte tjenestens helsefremmende aktiviteter (4b); i tjenestens systemarbeid inngår arbeidet med å utvikle/følge opp en helsefremmende strategi i hele frisklivsorganisasjonen (4c); i tjenestens helsetilbud vektlegges rettferdig fordeling av tjenester og systematisk refleksjon omkring praksis (4d) for å understøtte tjenestens verdier og formål; i medvirkningsarbeidet foreslås økt innsats på systemnivå (4e); og i befolkningsarbeidet vektlegges innsats mot helsefremmende miljøer og til å fungere som en «ankerinstitusjon» i kommunen (4f) for å adressere de sosiale helsedeterminantene.
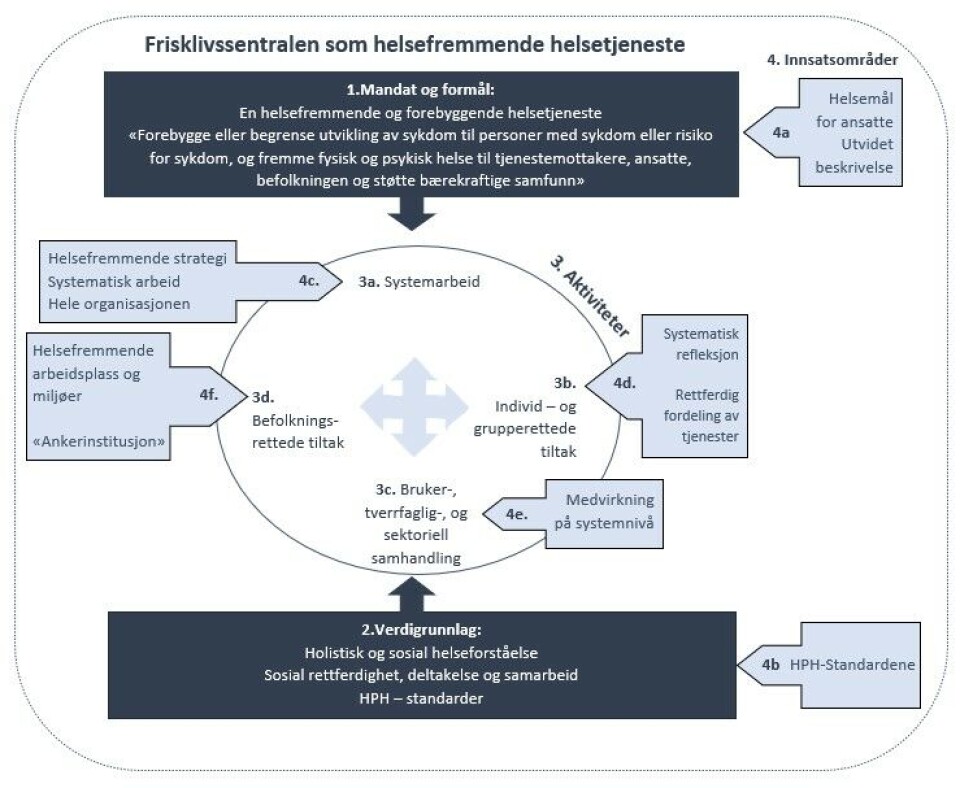
Rammeverket har som mål å bidra til en mer entydig forståelse av frisklivssentralen som helsefremmende helsetjeneste og å «fjerne» mulige spenningsforhold som kan motvirke deres helsefremmende aktiviteter. Med rammeverket som utgangspunkt mener vi at frisklivssentralen med tiden kan bli en «ekte» helsefremmende helsetjeneste som vil ha stor betydning for folkehelsa i norske kommuner.
Referanser
1. Helsedirektoratet. Veileder for kommunale frisklivssentraler. Etablering, organisering og tilbud. 2022.
2. Nutbeam D, Muscat DM. Health promotion glossary 2021. Health Promotion International. 2021:1-21. DOI: 10.1093/heapro/daab067
3. Poland B, Krupa G, Mccall D. Settings for health promotion: an analytic framework to guide intervention design and implementation. Health Promotion Practice. 2009;10(4):505-16. DOI: 10.1177/1524839909341025
4. World Health Organisation. Ottawa charter for health promotion. 1986.
5. Mæland JG. Forebyggende helsearbeid - folkehelsearbeid i teori og praksis. 5 utg. Oslo: Universitetsforlaget, 2021.
6. Mittelmark MB, Kickbush I, Rootman I, Scriven A, & Tones K. Health promotion. I: Heggenhougen HK. (Red.). International Encyclopedia of Public Health. Elsevier, 2008: 225-240
7. Rønningen G, Ausland LH, & Torp S. Masteroppgaver som viktige bidrag til kunnskapsbasen i helsefremmende arbeid? Nordisk Tidsskrift for Helseforskning. 2021;17(2):1-17. DOI: 10.7557/14.5535
8. World Health Organization. Creating health promoting settings. Lest 27.08.2024 fra https://www.who.int/westernpacific/activities/creating-health-promoting-settings
9. Senter for helsefremmende arbeid ved Akershus universitetssykehus. Introduksjon til helsefremmende arbeid. Kompetansebroen, 2020. https://www.kompetansebroen.no/article/helsefremmende-arbeid
10. Kickbusch I. Tribute to Aaron Antonovsky ‘What creates health’. Health Promotion International. 1996;11(1):5-6. DOI: 10.1093/heapro/11.1.5
11. Pelikan JM. The application of salutogenesis in healthcare settings. I: Mittelmark MB, Sagy S, Eriksson M, Bauer GF, Pelikan JM, Lindström B, et al. (red.) The handbook of salutogenesis. Springer, 2017: 161-166. DOI: 10.1007/978-3-319-04600-6_25
12. Kokko S, Green LW, Kannas L. A review of settings-based health promotion with applications to sports clubs. Health Promotion International. 2014;29(3):494-509. DOI: 10.1093/heapro/dat046
13. Dooris M. Expert voices for change: Bridging the silos—towards healthy and sustainable settings for the 21st century. Health & Place. 2013;20:39-50. DOI: 10.1016/j.healthplace.2012.11.009
14. Olafsdottir AB. Hvis Frisklivssentraler er svaret, hva var da spørsmålet? En maktanalytisk tilnærming til kommunale frisklivssentraler. Masteroppgave: Universitetet i Oslo, 2014.
15. Helsedirektoratet. Tilbud ved frisklivssentralen og veilederkurs. 2019 [oppdatert 07.01.2019]. Tilgjengelig fra: Tilbud ved frisklivssentraler og veilederkurs - Helsedirektoratet
16. Ekeland TJ, Stefansen J, Steinstø NO. Klinisk autonomi i evidensens tid; styringspolitiske utfordringer for klinisk praksis. Tidsskrift for velferdsforskning. 2011;14(1):2-14. https://www.researchgate.net/publication/274383260
17. Meld. St. 9 (2023 –2024). Nasjonal helse- og samhandlingsplan 2024–2027. Vår felles helsetjeneste. Helse - og omsorgsdepartementet.
18. Samdal GB, Meland E. Frisklivssentralene har kommet for å bli: hvilke følger bør forskningen få for arbeidet i framtiden? Fysioterapeuten. 2021;88(2).
19. Eriksen EO, Terum LI. Frontlinjebyråkratene mellom fag og politikk. Demokratiets sorte hull: om spenningen mellom fag og politikk i velferdsstaten. Oslo: Abstrakt forlag, 2001.
20. Samdal GB, Meland E, Eide GE, Berntsen S, Abildsnes E, Stea TH, et al. Participants at Norwegian healthy life centres: Who are they, why do they attend and how are they motivated? A cross-sectional study. Scandinavian Journal of Public Health. 2018;46:774 - 81. DOI: 10.1177/1403494818756081
21. Lov om helsepersonell m.v. (helsepersonelloven), LOV-1999-07-02-64 (1999).
22. Whitelaw S, Baxendale A, Bryce C, MacHardy L, Young I, Witney E. Settings' based health promotion: a review. Health Promotion International. 2001;16(4):339-54. DOI: 10.1093/heapro/16.4.339
23. International HPH Network. 2020 Standards for health promoting hospitals and health services. Germany: International Network of Health Promoting Hospitals and Health Services, 2020
24. Høstmark CB. Hvor bør frisklivssentralene sette inn støtet? Fysioterapeuten. 2020;87(9).
25. Lian OS, Westin S. Kapittel 17: Bidrar helsetjenesten til sosiale ulikheter i helse? I: Mæland JG, Elstad JI, Næss Ø, Westin S. (red.). Sosial Epidemiologi. Sosiale årsaker til sykdom og helsesvikt: Gyldendal Akademisk, 2009: 315-35.
26. Bjørndalen H. En nasjonal tverrsnittsundersøkelse om ansattes perspektiv på brukermedvirkning i Frisklivssentralen. Masteroppgave: NTNU, 2020.
27. Hauge HA, Ausland LH. Frihet og ansvar i forebyggende og helsefremmende arbeid : synliggjøring av handlingsrom med HENÆR-modellen. I: Ausland LH, (red.) Helsefremmende arbeid i en brytningstid. Bergen: Fagbokforlag, 2003: 229-50.
28. Lov om arbeidsmiljø, arbeidstid og stillingsvern mv. (arbeidsmiljøloven), LOV-2005-06-17-62 (2005).
29. Giæver Ø, Torgersen TP. Kapittel 18: Fra forskning til politikk: Utvikling av en nasjonal strategi mot sosiale helseforskjeller. I: Mæland JG, Elstad JI, Næss Ø, Westin S. (red.). Sosial epidemiologi. Sosiale årsaker til helsesvikt: Gyldendal akademisk, 2009: 339-53.
30. Allen M, Marmot M, Allwood D. Taking one step further: five equity principles for hospitals to increase their value as anchor institutions. Future Healthcare Journal. 2022;9(3):216-21. DOI: 10.7861/fhj.2022-0098
© Author(s) (or their employer(s)) 2024. Re-use permitted under CC BY-NC. No commercial re-use. See rights and permissions (https://creativecommons.org/licenses/by-nc/4.0/). Published by Fysioterapeuten.

























