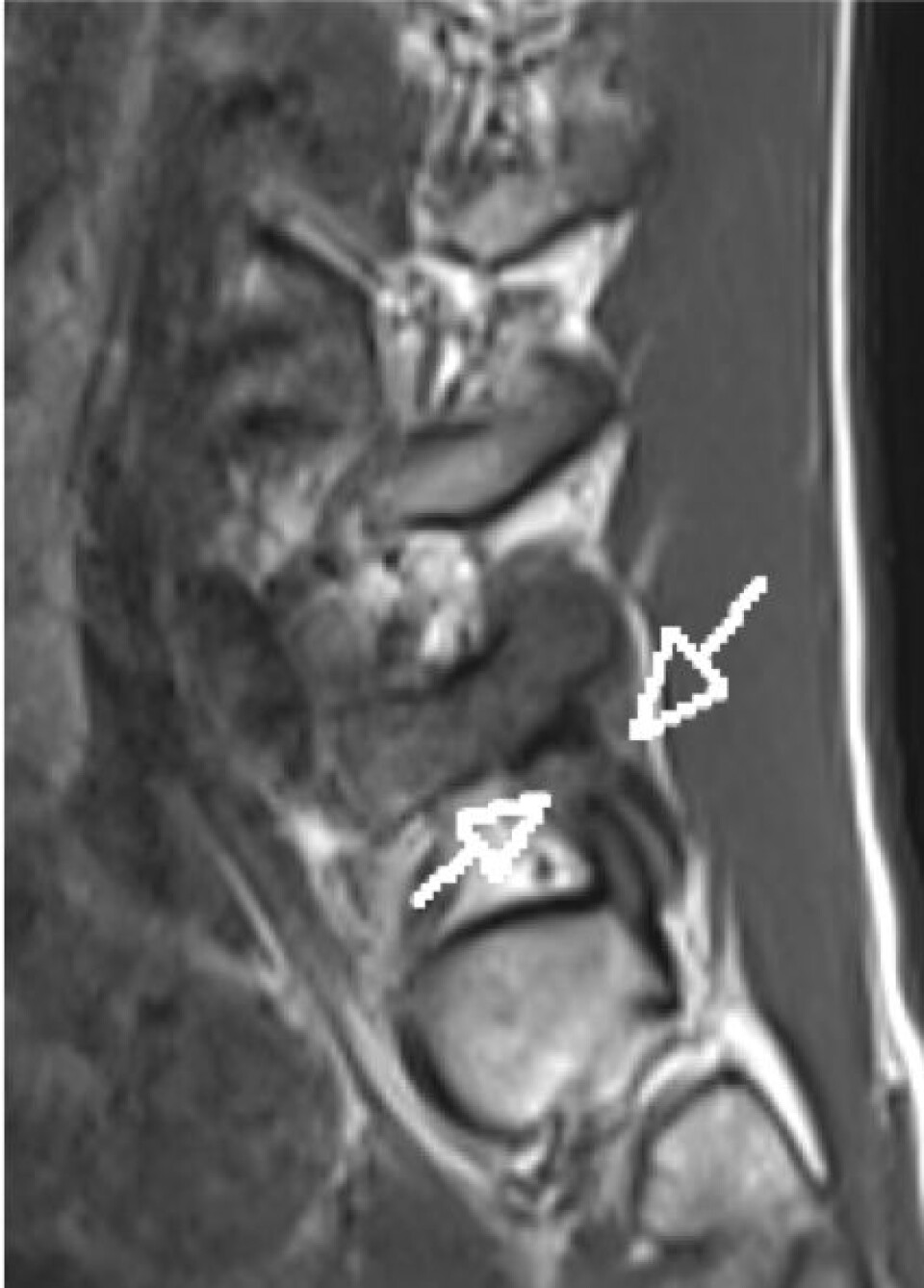
Stressreaksjon/fraktur pars interartikularis i lumbalcolumna
Fagessay i Fysioterapeuten 9/2019.
Erik Iversen, MSc. manuellterapeut, Olympiatoppen. Erik.Iversen@Olympiatoppen.no.
Arne Larmo, MD, overlege billeddiagnostikk, avdeling Ahus. Radiologisk konsulent, Olympiatoppen.
Ina Garthe, ph.d., leder for ernæringsavdelingen, Olympiatoppen.
Vibeke Røstad, MSc. manuellterapeut, Olympiatoppen.
Dette fagessayet ble akseptert 31. oktober 2019. Fagessay vurderes av fagredaktør. Ingen interessekonflikter oppgitt.
Stressreaksjon eller stressfraktur i pars interartikularis er en vanlig årsak til smerter i lumbalcolumna hos unge idrettsutøvere. Økt bevissthet om skaden, i kombinasjon med bedre MR-teknologi, har gjort det lettere å stille diagnosen tidlig. I motsetning til hos voksne der en er relativt restriktiv med å gjøre tidlig MR-utredning, er terskelen lav for å utrede disse pasientene med MR.
Diagnostisk graderes skadene i et kontinuum fra stressreaksjon til gjennomgående stressfraktur, med eller uten beinmargsødem. For at det skal være mulighet for tilheling må det være beinmargsødem i området. Det betyr at det er en tidsbegrenset mulighet for reparasjon av en spalte før dette blir en permanent skade i pars interartikularis. En gjennomgående stressfraktur i pars interartikularis kalles også spondylolyse, fra det greske ordet “spondylo” som betyr ryggvirvel og “lysis” som betyr oppløsning. Spondylolyse er ikke tilstede ved fødsel, men kan utvikles i ung alder. Forekomsten av spondylolyse er ca 6% i voksen alder i den generelle befolkningen. Hos utøvere under 18 år med idrettsrelatert ryggsmerte har så mange som 33% stressreaksjon/-fraktur i pars interartikularis. For idretter som fotball og friidrett er forekomsten så høy som henholdsvis 53% og 47%. Skaden er vanligere hos gutter enn hos jenter (3:1) (1).
Stressreaksjon/fraktur er en skade i beinet som følge av for høyt stress over tid. Repetert ekstensjon, gjerne i kombinasjon med lateralfleksjon og rotasjon til samme side, er sannsynligvis den viktigste faktoren for utvikling av skaden (2,3).
Belastninger i idrettsaktivitet er vanligvis langt unna beinets grense for makroskopisk skade, men repetert belastning kan resultere i akkumulering av mikroskade på beinet. Mikroskader observeres som mikrosprekker og er en naturlig konsekvens av belastning av friskt bein. For å reparere disse mikroskadene, startes remodelleringsprosessen.
Remodellering skjer ved at et team av ulike celler som kalles basic multicellular unit (BMU) aktiveres i det skadde området. Svært forenklet foregår prosessen ved at osteoklaster resorberer skadet bein, mens osteoblastene legger ned osteoid matrix som videre mineraliseres. Prosessen følger alltid en fast sekvens med aktivering -> resorpsjon -> reversering -> nydannelse (4). Dersom det er fortsatt belastning under remodelleringsfasen kan det føre til akselerert nedbrytning av korteks.
Hos unge utøvere som har pådratt seg en stressfraktur i pars interartikularis har det høy prioritet å få tilhelning av strukturen. Dersom det oppstår kronisk spalte på én side er det større sannsynlighet for å utvikle en stressfraktur i pars også på motsatt side (5,6). Bilateral spalte gir risiko for glidning som igjen kan gi nevrologiske komplikasjoner på grunn av foramenstenose og kompresjon av nerverot. Målsetningen for pasienter med stressfraktur og margødem er derfor tilhelning av frakturen. Defekter i pars interartikularis som oppdages tidlig har høyere sannsynlighet for tilhelning (1,7-8). Det er derfor viktig å stille diagnosen tidlig.
Utredning
Kliniske tester, som ett-beins hyperekstensjonstest, er ikke gode nok til å avdekke stressreaksjon/stressfraktur i pars interartikularis. Ett-beins hyperekstensjonstest har lav til moderat sensitivitet og lav spesifisitet (1,9). Testen er oftere positiv hos pasienter med spondylolyse, men mer enn 50% av pasienter med MR-verifisert spondylolyse kan ha en negativ test (10). Smerte ved testen kan derfor, basert på sensitivitet, kun brukes til svakt å øke mistanken om stressreaksjon/-fraktur, men har ingen diagnostisk verdi utover dette. Ingen tester, eller kombinasjoner av tester, har vist seg å være i stand til å differensiere mellom spondylolyse og andre årsaker til korsryggsmerte (1,10). Affeksjon av L5- eller S1-nerverot er tilstede hos 15% av pasientene (8). De kan derfor ha en positiv slump test. Faktorer som øker sannsynligheten for spondylolyse er alder <20 år (81%), hankjønn (73%), skadeperiode <3 måneder (65%), akutt oppstart av symptomer (71%), er idrettsaktiv (85%) (1,11).
MR er den mest sensitive undersøkelsen for tidlig påvisning av stressreaksjoner i bein og er derfor førstevalget for billeddiagnostikk ved mistanke om skade i pars interartikularis. Beinmargsødem i pars interartikularis eller pedikkelen på MR er en viktig markør for tidlig stadium av en stressfraktur (12). Beinmargødem indikerer også granulasjonsvev og mulighet for tilhelning. MR påviser også andre differensialdiagnoser. I motsetning til voksne har 90% av unge utøvere med ryggsmerter lengre enn tre uker radiologisk påvisbar patologi i columna som kan forklare smertene (13). Moderne MR-maskiner med høyt magnetfelt (≥1,5 Tesla) og dedikerte protokoller fremstiller frakturlinjer tilfredsstillende. Sensitivitet og spesifisitet for korrekt diagnose av pars defekt med MR er henholdsvis 81% og 99% (14), og MR har dermed sammenlignbar diagnostisk nøyaktighet med CT for å oppdage ukomplette eller komplette frakturer i pars interartikularis i nedre lumbal (15). MR gir heller ingen stråling for pasienten.
På Olympiatoppen benytter vi Hollenbergs MR-klassifikasjon (16) for stressreaksjon/-fraktur:
Grad 1: Beinmargsødem som første tegn på stress i bein.
Grad 2: Beinmargsødem og spalte i kortikalis på en side i pars interartikularis, forenlig med resorpsjon.
Grad 3: Beinmargsødem, og fraktur gjennom begge kortikalis i pars interartikularis.
Grad 4: Fraktur gjennom begge kortikalis i pars interartikularis, men uten beinmargsødem. Disse har ikke potensiale for tilhelning og er en kronisk, non-union stressfraktur. Ved bilateral spalte kan disse gi glidning.
Dersom MR viser en tidlig fase av skaden, er det gode muligheter for tilhelning. MR er svært sensitiv for væske, men er dårligere egnet til å avdekke resorpsjon. Ved en stressreaksjon kommer resorpsjon av bein før beinmargsødemet. Hollenberg grad 1, med funn av beinmargsødem alene, vil derfor også kreve lang avlastningstid. Gjennomsnittlig tid til fusjon av en stressfraktur i pars interartikularis er vist å være 3,9 måneder (3,0-5,5 mnd.) (17).
Dersom avlastning/behandling ikke gir forventet tilbakegang av symptomer, kan det tas ny MR for å skille mellom grad 1-3 og 4. Dersom det er beinmargsødem tilstede og frakturen ikke er tilhelet, bør pasienten fortsette avlastningsperioden. Dersom det er en spalte, men ikke er beinmargsødem i pars interartikularis, er det ikke lenger potensiale for tilhelning og pasienten klassifiseres som grad 4. Pasienten kan da gjenoppta aktivitet og styre denne ut fra symptomer.
Vi gjør ikke kontroll-MR som rutineundersøkelse. Det er heller ikke nødvendig å ta CT-bilder rutinemessig i utredning eller kontroll. Røntgenundersøkelse av lumbo-sacralcolumna inngår heller ikke den rutinemessige utredningen.
Behandling
Det er lite grunnlag fra litteraturen for å lage detaljerte retningslinjer for avlastning. På Olympiatoppen benytter vi en tidsstyrt avlastningsperiode basert på MR-klassifisering. Ut fra litteraturen kan et lite antall pasienter utvikle full fraktur eller ikke få tilheling av denne, til tross for avlastning (17).
Forslag til avlastnings-/redusert belastningsperiode basert på MR-klassifisering:
Grad 1: 12-14 uker
Grad 2 og 3: 14 -16+ uker
Grad 4: Redusert belastning styrt etter symptomer. Core stability-trening gjennom hele karrieren.
Stressfraktur er en skade i beinet som følge av for høyt stress over tid, og denne trenger redusert belastning for å tilhele. Tøyning og styrkeøvelser fremskynder ikke tilhelningen, men kan forsinke den dersom belastningen er for høy. Alternativ trening for å opprettholde fysisk form må derfor kontrolleres strengt.
Smerte er en dårlig indikator for tilhelning. Erfaringsmessig blir mange pasienter med stressreaksjon/fraktur i pars interartikularis smertefrie etter relativ kort tids avlastning. Dette kan være en utfordring i en lang rehabilitering av motiverte unge utøvere. For at pasientene ikke skal belaste skadeområdet for tidlig må rehabiliteringen ved grad 1-3 være tidsstyrt, ikke symptomstyrt, og det må gis informasjon og innsikt i tilhelningsprosessen. For pasienter med kronisk spalte uten margødem, grad 4, vil behandlingen bestå i reduksjon av belastning til symptomene er under kontroll, eventuelt etterfulgt av motorisk trening for å redusere stress i området.
Det er stor spredning i tilhelingsrate for pasienter i de ulike fasene av stressreaksjon/fraktur. Basert på litteraturen kan en forvente høy sannsynlighet for tilheling i tidlig fase, mens prognosen er noe dårligere for høyere gradering. Det er derfor viktig å stille diagnosen tidlig.
Ernæring
I behandling av stressfrakturer kan det for enkelte pasienter være hensiktsmessig å inkludere en DEXA-måling, for å se på total og regional beinmineraltetthet. Utøvere fra idretter der vekt er en prestasjonsvariabel har ofte perioder med lav energitilgjengelighet for å nå sin optimale konkurransevekt. Konsekvensene av lav energitilgjengelighet over tid er blant annet endringer i hormonprofil, primær- eller sekundær amenoré for kvinner, redusert testosteronkonsentrasjon for menn og påfølgende tap av beinmasse. Utøvere med amenoré tenderer til å ha et svakt skjelett med dårlig mikroarkitektur og har dermed 2-4 ganger større risiko for stressfrakturer enn utøvere med regelmessig menstruasjon. Foreløpige studier indikerer at mannlige utøvere med lav energitilgjengelighet har en lignende fysiologisk prosess.
Det er viktig å optimalisere ernæring under tilhelningsprosessen, uavhengig av beinmineraltetthet, og de viktigste faktorene er energitilgjengelighet, kalsium og vitamin D. Det er en utfordring med lave vitamin D-verdier i befolkningen generelt, noe som også gjenspeiles i idretten, og man ser en korrelasjon mellom for lavt kalsium- og vitamin D-inntak/status hos løpere med stressfrakturer (18). Utøvere bør supplementeres dersom resultatene viser 25(OH)d (konsentrasjon av vitamin D3 målt i blod) <75. Etter Olympiatoppens retningslinjer bør verdier <50 supplementers med 50-100ug vitamin D3 daglig. Verdier mellom 50-75 supplementeres med 40-60 ug/dag. Verdier >75 optimaliseres med vitamin D-inntak gjennom kosten, evt. supplementert med 10-20 ug/dag for vedlikehold.
Dersom utøver ved DEXA-målingen viser svakere skjelett enn forventet, eller har en stressfraktur, anbefales et inntak av totalt 1500 mg kalsium per dag. Ofte gjøres dette ved å supplementere med 500mg kalsium to ganger per dag mens resten inntas via kosten.
Rehabiliteringsprogresjon
Eksempel på treningsprogresjon for en grad 1 skade i pars interartikularis (høyere gradering følger samme prinsipp, men med lengre tidsintervall):
Første 4 uker: Tas ut av all trening. Oppstart med øvelser for bekkenkontroll i liggende og sittende posisjon. Unngå posisjoner og bevegelser med repetert ekstensjon, lateralfleksjon og rotasjon, spesielt kombinasjoner av disse. Normalt aktivitetsnivå i ADL.
Fra uke 4: Progresjon av bekkenkontrolløvelser til knestående og stående posisjon. Sette i gang tiltak for økt bevegelsesutslag ved behov. Oppstart med trening på ergometersykkel. Oppstart av lavdosert core stability øvelser med bekkenkontroll. Styrketrening for underekstremiteten og erector spinae som ikke gir stor belastning i lumbalcolumna– Vær oppmerksom på øvelsesutvalg og posisjoner).
Fra uke 8: Progresjon mot kardiovaskulær trening med lav til moderat belastning (ellipsemaskin).
Fra uke 10: Innledende lavbelastet idrettsspesifikk trening, evt med fokus på endring av bevegelsesmønster.
Fra uke 12-14: Gradvis progresjon mot retur til idrett. Ikke øke belastning med mer enn ~20% pr uke. Unngå repeterte bevegelser med ekstensjon og rotasjon.
Målet med progresjonene for grad 1-3 er tilheling av skadestedet, samt økt bevissthet for bekkenkontroll og lumbal ekstensjon. Generelle retningslinjer tilsier en varighet av rehabiliteringen på tre til fem måneder med variasjon på bakgrunn av MR-klassifikasjon (19).
Ved vedlikeholdstrening for overkropp må en være oppmerksom på stilling og kompresjonskrefter på ryggsøylen fra muskulatur.
Referanser
1. Grodahl, L. H. et al. Diagnostic utility of patient history and physical examination data to detect spondylolysis and spondylolisthesis in athletes with low back pain: A systematic review. Man Ther 24, 7-17, doi:10.1016/j.math.2016.03.011 (2016).
2. Terai, T. et al. Spondylolysis originates in the ventral aspect of the pars interarticularis: a clinical and biomechanical study. The Journal of bone and joint surgery. British volume 92, 1123-1127, doi:10.1302/0301-620x.92b8.22883 (2010).
3. Popovich, J. M., Jr. et al. Lumbar facet joint and intervertebral disc loading during simulated pelvic obliquity. The spine journal : official journal of the North American Spine Society 13, 1581-1589, doi:10.1016/j.spinee.2013.04.011 (2013).
4. Kenkre, J. S. & Bassett, J. The bone remodelling cycle. Annals of clinical biochemistry 55, 308-327, doi:10.1177/0004563218759371 (2018).
5. Sairyo, K. et al. Athletes with unilateral spondylolysis are at risk of stress fracture at the contralateral pedicle and pars interarticularis: a clinical and biomechanical study. Am J Sports Med 33, 583-590, doi:10.1177/0363546504269035 (2005).
6. Wang, J. P. et al. Finite element analysis of the spondylolysis in lumbar spine. Bio-medical materials and engineering 16, 301-308 (2006).
7. Yamashita, K. et al. Utility of STIR-MRI in Detecting the Pain Generator in Asymmetric Bilateral Pars Fracture: A Report of 5 Cases. Neurologia medico-chirurgica, doi:10.2176/nmc.cr.2017-0123 (2017).
8. Tsirikos, A. I. & Garrido, E. G. Spondylolysis and spondylolisthesis in children and adolescents. The Journal of bone and joint surgery. British volume 92, 751-759, doi:10.1302/0301-620x.92b6.23014 (2010).
9. Alqarni, A. M., Schneiders, A. G., Cook, C. E. & Hendrick, P. A. Clinical tests to diagnose lumbar spondylolysis and spondylolisthesis: A systematic review. Physical Therapy in Sport, doi:10.1016/j.ptsp.2014.12.005 (2015).
10. Sundell, C. G., Jonsson, H., Adin, L. & Larsen, K. H. Clinical examination, spondylolysis and adolescent athletes. Int J Sports Med 34, 263-267, doi:10.1055/s-0032-1321723 (2013).
11. Gregg, C. D., Dean, S. & Schneiders, A. G. Variables associated with active spondylolysis. Phys Ther Sport 10, 121-124, doi:10.1016/j.ptsp.2009.08.001 (2009).
12. Kaneko, H., Murakami, M. & Nishizawa, K. Prevalence and clinical features of sports-related lumbosacral stress injuries in the young. Archives of orthopaedic and trauma surgery 137, 685-691, doi:10.1007/s00402-017-2686-y (2017).
13. Cg, S., H, J., L, Å. & K, L. Stress Fractures of Pars Interarticularis in Adolescent Athletes a Classification System with MRI and CT Enabling Evaluation of The Healing Process. Journal of Exercise, Sports & Orthopedics 5, 1-6, doi:10.15226/2374-6904/5/1/00169 (2018).
14. Dhouib, A., Tabard-Fougere, A., Hanquinet, S. & Dayer, R. Diagnostic accuracy of MR imaging for direct visualization of lumbar pars defect in children and young adults: a systematic review and meta-analysis. European spine journal : official publication of the European Spine Society, the European Spinal Deformity Society, and the European Section of the Cervical Spine Research Society, doi:10.1007/s00586-017-5305-2 (2017).
15. Ganiyusufoglu, A. K., Onat, L., Karatoprak, O., Enercan, M. & Hamzaoglu, A. Diagnostic accuracy of magnetic resonance imaging versus computed tomography in stress fractures of the lumbar spine. Clinical radiology 65, 902-907, doi:10.1016/j.crad.2010.06.011 (2010).
16. Hollenberg, G. M., Beattie, P. F., Meyers, S. P., Weinberg, E. P. & Adams, M. J. Stress reactions of the lumbar pars interarticularis: the development of a new MRI classification system. Spine 27, 181-186 (2002).
17. Yamane, T., Yoshida, T. & Mimatsu, K. Early diagnosis of lumbar spondylolysis by MRI. The Journal of bone and joint surgery. British volume 75, 764-768 (1993).
18. Giffin, K. L., Knight, K. B., Bass, M. A. & Valliant, M. W. Predisposing Risk Factors and Stress Fractures in Division I Cross Country Runners. J Strength Cond Res, doi:10.1519/jsc.0000000000002408 (2017).
19. Standaert, C. J. & Herring, S. A. Expert opinion and controversies in sports and musculoskeletal medicine: the diagnosis and treatment of spondylolysis in adolescent athletes. Arch Phys Med Rehabil 88, 537-540, doi:10.1016/j.apmr.2007.01.007 (2007).























