Evaluering av behandlingsforløp og utkomme i klinisk praksis
Vitenskapelig artikkel i Fysioterapeuten 9/2014.
Anne Marit Mengshoel, professor/dr.philos/fysioterapeut, Avdeling for helsefag, Inst. Helse og Samfunn, Universitetet i Oslo. a.m.mengshoel@medisin.uio.no.
Anoop Chowdhury, vitenskapelig assistent/MSc manuellterapi/fysioterapeut, Avdeling for helsefag, Inst. Helse og Samfunn, Universitetet i Oslo. Sentrum Fysikalske Institutt, Halden.
Wenche Schrøder Bjorbækmo, postdoktor/PhD/fysioterapeut, Avdeling for helsefag, Inst. Helse og Samfunn, Universitetet i Oslo.
Denne vitenskapelige artikkelen er fagfellevurdert etter Fysioterapeutens retningslinjer, og ble akseptert 25.08.2014. Ingen interessekonflikter oppgitt. Studien er godkjent av Regional Etisk Komité (REK).
Sammendrag
Hensikt: Undersøke om design og måleinstrument utviklet for forskningsformål kan være en anvendelig og relevant måte for klinikere å dokumentere pasienters utbytte av behandling på.
Metoder: Inspirert av Single Subject Experimental Design ble det gjort målinger flere ganger før behandling, underveis i behandlingsforløpet og etter endt behandling. Måling av behandlingsutbytte ble målt med Pasient-Spesifikk Funksjons Skala (PSFS). Hver pasient anga før oppstart av behandling hvilke aktiviteter de hadde problem med og ønsket å bli bedre til å utføre. Grad av problem ble angitt på en skala fra 0-10. I etterkant ble fysioterapeutene og pasientene intervjuet om hvilke erfaringer de hadde med å bruke PSFS og måle gjentatte ganger.
Resultater: Bortsett fra å foreta flere målinger før behandling startet, syntes fysioterapeutene at de repeterte målingene var greie å implementere i praksis. De mente at grafene synliggjorde utbytte av behandling på en lett forståelig måte. Dette er klinisk relevant da det gir feedback om i hvilken grad og når mål for behandling nås. Både fysioterapeuter og pasienter mente at det kunne være utfordrende å konkretisere aktiviteter som skulle speile hva som skulle oppnås med behandling, men det kunne også være bevisstgjørende og betydningsfullt å ha et felles mål å jobbe mot.
Konklusjon: Å måle spesifikke aktivitetsproblemer med PSFS ved igangsetting, underveis og etter en behandlingsperiode synes å være en lite tidkrevende og klinisk relevant måte å evaluere og dokumentere prosess og utbytte av klinisk fysioterapipraksis.
Nøkkelord: Single Subject Experimental Design, Pasient-Spesifikk Funksjons Skala, klinisk fysioterapipraksis, journaldokumentasjon.
Innledning
Ifølge Helsepersonelloven er fysioterapeuter pålagt å dokumentere sin kliniske praksis og å føre journal for hver enkelt pasient (1). I lovens forskrift §40 står det at «journalen skal føres i samsvar med god yrkesetikk og skal inneholde relevante og nødvendige opplysninger om pasienten og helsehjelpen, samt de opplysninger som er nødvendige for å oppfylle meldeplikt eller opplysningsplikt fastsatt i lov eller i medhold av lov. Journalen skal være lett å forstå for annet kvalifisert helsepersonell». Hva som skal dokumenteres og måte det skal gjøres på, sies det imidlertid ikke noe om. I forskriftens §6 står det at helsepersonell «skal sørge for at helsehjelpen ikke påfører pasienter, helseinstitusjon, trygden eller andre unødvendig tidstap eller utgift». Derfor må fysioterapeuter evaluere om det er forsvarlig å bruke tid og penger på det de gjør.
Mange fysioterapeuter i sykehus og primærhelsetjeneste bruker mye tid på journaldokumentasjon. Gjennom årene har vi lest mange fysioterapijournaler. Til tross for at journaler ofte inneholder rikholdige beskrivelser, mangler gjerne en vurdering av hvorvidt pasienter har hatt nytte av den behandling de har fått. Dette er forståelig, da det er utfordrende å evaluere behandlingsutbytte. For eksempel er det vanskelig å evaluere dersom det ikke er tydelig hva behandling skal være nyttig for. I denne studien har vi prøvd ut hvorvidt et forskningsdesign og evalueringsinstrument som er utviklet for forskningsformål også kan brukes av fysioterapeuter i klinisk praksis ved fysikalske institutt. Vi har vurdert måten å gjøre det på med tanke på tidsbruk, slik at ikke dokumentasjon fører til «unødvendig tidstap eller utgift». I tillegg er det undersøkt om måten å evaluere på gir klinisk relevant informasjon.
Utbytte eller nytte av behandling i forskning forstås gjerne som effekt. Den mest pålitelige og gyldige kunnskap om behandlingseffekt antas å komme fra kliniske kontrollerte forsøk (RCT) (2). I en RCT undersøkes effekt ved at en undersøker om forskjell mellom måling før og etter behandling er forskjellig hos en gruppe som får behandling sammenlignet med en kontrollgruppe som ikke får behandling, placebo eller annen type behandling. Tanken er at tilfeldige variasjoner og naturlige tilhelingsprosesser skjer i begge gruppene. For å få fram effekt av kun behandling, trekkes dermed de ikke-behandlingsrelaterte endringene i kontrollgruppen fra endringene en finner i eksperimentgruppen (3). RCT er derimot ikke egnet til å evaluere utbytte av behandling gitt til ett individ (4). Til det formål er Single Subject Experimental Design (SSED) utviklet. For at man skulle kunne si at den målte endring skyldes behandling, kontrolleres det også i dette designet for ikke-behandlingsrelaterte variasjoner, men på en annen måte enn i en RCT. Her undersøkes variabilitet i målinger hos individet ved å gjøre flere målinger (minimum tre) før behandling igangsettes. Disse målingene sammenlignes med målinger gjennom og etter et behandlingsforløp for hver enkelt pasient. Pasienten blir således sin egen kontroll (3, 5). SSED har etter hvert fått innpass i fysioterapiforskning, for eksempel i tilfeller hvor det undersøkes effekt av behandling som gis til sjeldne pasientgrupper (6, 7), tiltak rettet mot spesifikke funksjonsproblemer (8-11), ved utvikling av behandlingstiltak (12) og innlæring av praktiske ferdigheter blant fysioterapeuter (13). Allerede på begynnelsen av 1990-tallet foreslo Kenneth Ottenbacher (14) at dette designet også kunne være egnet til å dokumentere fysioterapi i klinisk praksis. Vi har derfor valgt å prøve ut om repeterte målinger før, gjennom og etter behandling kan være relevant for å dokumentere kliniske behandlingsforløp.
En stor andel av de pasientene som behandles ved fysikalske institutt har kroniske muskelskjelettsmerter (15). Smertene begrenser gjerne utførelse av aktiviteter, og et viktig anliggende for fysioterapeuter er å bedre pasienters funksjon. I dag er det et ideal at behandling skal være pasientsentrert (16). Dette innebærer blant annet at det er ønskelig at pasienter deltar i å utforme mål og behandling slik at deres behov ivaretas (17). Utbytte kan dermed evalueres til om man når de funksjonsmål som pasient og fysioterapeut enes om skal oppnås. Innen rehabiliteringsfeltet er man opptatt av å utforske betydningen av å sette individuelle behandlingsmål (18, 19), og det er utviklet måleinstrumenter for å evaluere i hvilken grad en oppnår slike individuelle mål (20, 21). Disse måleinstrumentene har gjerne standardiserte skalaer for å evaluere alvorlighetsgrad av problem. Problemet er imidlertid ikke standardisert, men bestemmes ut fra den enkelte pasients behov. Dette er også tilfelle med det instrumentet vi har valgt å prøve ut, nemlig Pasient-Spesifikk Funksjons Skala (PSFS) (22). PSFS er nylig undersøkt i en norsk kontekst og har vist seg å kunne gi pålitelige data og måle endringer over tid på individnivå (23).
Hensikten med vår studie var å undersøke hvorvidt bruk av forskningsdesignet SSED og måleinstrumentet PSFS kunne være en anvendelig og relevant måte for fysioterapeuter ved fysikalske institutt å evaluere og dokumentere pasienters utbytte av behandling.
Deltagere og metoder
Deltagere
Seks fysioterapeuter, fire menn og to kvinner med mange års klinisk erfaring fra instituttpraksis, deltok i studien. De jobbet ved private institutt i Fredrikstad, Halden, Asker og Bergen. Vi ba fysioterapeutene orientere pasienter som oppfylte inklusjonskriteriene om at fysioterapeutene deltok i et forskningsprosjekt som også involverte deres pasienter. Fysioterapeutene fortalte om og ga pasientene skriftlig informasjon om prosjektet og spurte om forsker kunne ringe og spørre dem om de ville delta. Inklusjonskriteriene var at pasientene måtte være over 18 år og ha hatt smerter i nakken i minst en måned. I alt deltok 12 pasienter, åtte kvinner og fire menn i ulike aldre og med forskjellig sosial bakgrunn og yrkesaktivitetsstatus.
Målinger av aktivitetsproblem
Fysioterapeutene skrev ned hva de søkte å oppnå i behandling, hvilke funn de la vekt på fra sin undersøkelse og hva behandlingsopplegget besto i. Utbytte av behandling ble målt med Pasient-Spesifikk Funksjons Skala (PSFS) som er utviklet slik at pasienter selv beskriver hvilke aktiviteter de har problemer med og ønsker å bli bedre til å utføre (22). I praksis ble PSFS i denne studien brukt ved at første gang pasient og fysioterapeut møttes, ble de enige om hvilke aktiviteter behandling skulle ha som mål å bedre. Disse aktivitetene ble skrevet ned. Pasienten anga så problemets alvorlighetsgrad for hver av aktivitetene på en skala fra 0-10 hvor 0 er «uten problem» og 10 «umulig å utføre». I tråd med Moseng og medarbeidere (23) har også vi valgt å snu den opprinnelige skalaen da det synes mer logisk å forstå null som «fravær av problem» enn som «mest mulig problem» slik det gjøres i den opprinnelige versjonen (22). I de påfølgende målingene ble pasientene spurt hvor store de angitte aktivitetsproblemene var på de aktuelle tidspunktene.
Grafiske fremstillinger og analyse
Det ble utført tre målinger før behandling over en periode på ca. to uker (periode A1), flere ganger underveis i behandlingsperioden avhengig av hvor lenge behandlingen varte (periode B) og to ganger etter avsluttet behandling (A2). Skåringene ble fremstilt i grafer, og det ble gjort visuelle analyser for hvert enkelt tilfelle i den hensikt å undersøke om A1 var forskjellig fra B og A2. Dette kan analyseres på litt ulike måter (24). Vi har valgt å undersøke om det er forskjell på gjennomsnittene av målingene i A1, de to siste skårene i B og gjennomsnitt i A2. Videre undersøkte vi om skåringene i B og A2 lå utenfor minimums- og maksimumsskår i A1.
Pasientenes og fysioterapeutenes vurderinger av metodene
Både pasienter og fysioterapeuter ble intervjuet individuelt om sine behandlingserfaringer i et tematisk kvalitativt intervju (25). Underveis i intervjuene ble de også spurt om hvordan det hadde vært for dem å angi aktivitetetsproblem og skåre/måle aktivitesproblemene flere ganger. Disse intervjuene ble foretatt et godt stykke ut i behandlingsperioden. Etter avsluttet datainnsamling ble skårverdiene fremstilt i grafer og diskutert i en gruppe med tre av fysioterapeutene som hadde deltatt i studien.
Resultater
Pasientenes erfaringer med bruk av PSFS
Pasientene syntes at det var fint å få snakke med fysioterapeut før de ble satt på venteliste. Alle hadde hatt nakkeplager i mange måneder, og flere sa også at det var bra at oppmerksomhet ble skiftet fra smerter til konkrete aktivitetsbegrensninger gjennom spørsmålene i PSFS. Dette kan illustreres med følgende sitat fra intervjumaterialet:
«Det synes jeg er veldig positivt (å bruke PSFS). Det har gjort at jeg har blitt mye mer bevisst – Hva er det jeg orker å gjøre? Hva er det jeg ikke kan gjøre? Da tenkte jeg; oj, det og det har jeg ikke orket å gjøre på en stund. Jeg ble bevisstgjort på en måte. Det var et veldig godt skjema – sånn at man liksom måtte begynne å tenke på hva er det som er problemet, og hva er det jeg virkelig trenger å få gjort noe med».
Selv om det å omformulere smerte til aktivitetsproblem var meningsfullt, kunne det også være krevende å komme fram til konkrete aktivitetsmål. Da pasient og fysioterapeut hadde kommet til enighet, syntes pasientene at det var fint å ha et felles konkret mål å jobbe mot.
Fysioterapeutenes erfaringer med å gjøre målinger og klinisk relevans
Fysioterapeutene mente at i daglig klinisk virksomhet ville det bli vanskelig å få tid til å snakke med pasienter om aktivitetsbegrensninger og gjøre målinger uker før oppstart av behandling slik det ble gjort i dette prosjektet. De var også skeptiske til å la pasientene vente dersom de hadde en ledig time tilgjengelig. Imidlertid var deres erfaring at det ikke hadde vært tidkrevende å gjøre målinger ved oppstart av behandling og underveis i behandlingsforløpet. Flere mente også at det kunne være mulig å følge opp med en telefon til pasientene etter at behandling var avsluttet for å høre hvordan det gikk, og de trodde pasientene ville synes at det var betryggende å bli fulgt opp på denne måten. Likesom pasientene, syntes fysioterapeutene at det kunne være krevende, men likevel bevisstgjørende, å konkretisere behandlingsmål i form av aktivitetsbegrensninger. Samtidig mente de at denne type kartlegging, kunne bidra til at behandling ble mer målrettet og evaluering mer konkret.
På litt ulike måter hadde de fortsatt å sette aktivitetsmål etter at prosjektet var avsluttet, men det varierte hvorvidt fysioterapeutene hadde fortsatt å gjøre målinger. Da gruppen av fysioterapeuter i etterkant diskuterte de grafiske fremstillingene av resultatene vi hadde produsert, mente de at grafene var mer nyttige enn bare å forholde seg til tall på et papir. Grafene gjorde at det ble enkelt å se sammenhenger og danne seg et helhetsbilde med tanke på endringer. De mente at de grafiske fremstillingene kunne brukes underveis for å se om de var på rett vei eller om de burde justere behandlingsopplegg. I tillegg kunne grafer brukes i journal eller epikriser for å illustrere i hvilken grad mål var nådd.
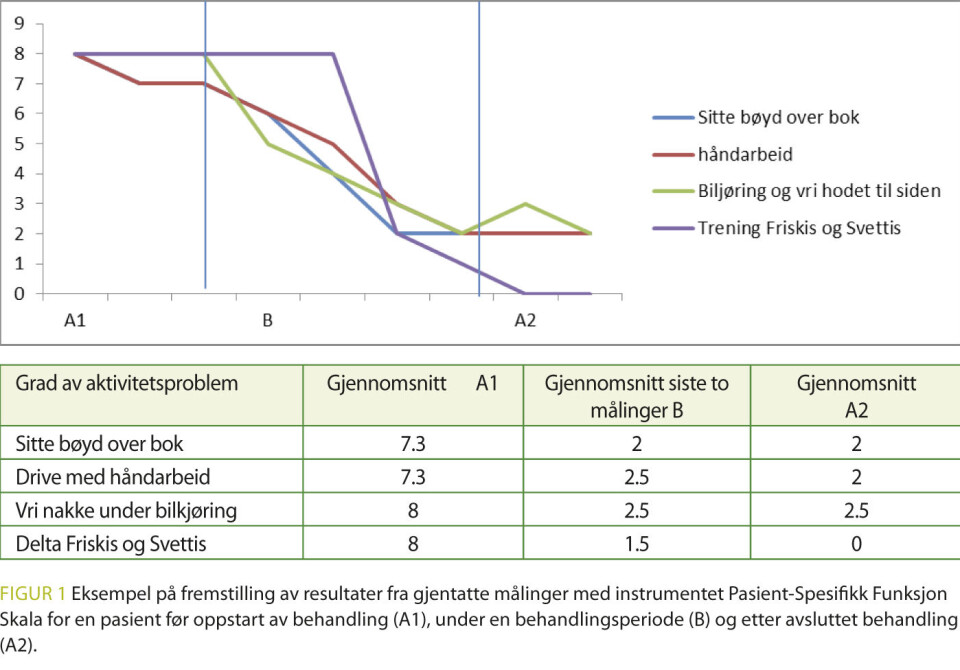
Eksempel på grafisk fremstilling av behandlingsutbytte
I figur 1 gis et eksempel som synliggjør at grafiske fremstillinger kan illustrere når endringer skjer i et forløp og i hvilken grad mål nås. Dataene er fra behandlingsforløpet til en kvinnelig pasient i 60-årene som hadde hatt nakkesmerter det siste halve året. Ved oppstart av behandling hadde hun nedsatt bevegelighet i nakken, især i lateralfleksjon og i rotasjon. Behandlingen bestod av spesifikk leddmobilisering, tøyning av muskulatur, bløtdelsbehandling og hjemmeøvelser. Pasienten anga før behandling tre aktiviteter som hun hadde vansker med å utføre knyttet til nakkefunksjon; sitte bøyd over en bok, drive med håndarbeid og vri nakken under bilkjøring. Ett problem var et generelt aktivitetsproblem knyttet til et ønske om å kunne delta på trening i Friskis og Svettis. Grafen viser en gradvis bedring av alle de tre nakkeaktivitetene gjennom hele behandlingsperioden, mens det tok litt tid før endring i det generelle aktivitetsproblemet skjedde. I A2 var ikke dette lenger et problem, og det var også oppnådd en betydelig klinisk bedring i de nakkerelaterte aktivitesmålene (23). Bedringen ble bekreftet i intervjuet med pasienten.
Diskusjon
Studien tyder på at det å bruke PSFS og å gjøre målinger en gang før behandling starter, flere ganger underveis i behandlingsforløpet og etter avsluttet behandling, ikke tar mye tid og kan være mulig å få til i klinikken. PSFS bidro til å konkretisere behandlingsmål, og grafiske fremstillinger av måleresultatene ga klinisk relevant informasjon både underveis i behandlingsforløpet og etterpå.
Vår opprinnelige idé var at metodene vi brukte i liten grad skulle styre praksis. Bruk av PSFS forutsatte en samtale om aktivitetsmål ved første møte mellom pasient og fysioterapeut. Men intervjuene av pasienter og fysioterapeuter tyder på at bruk av PSFS også kunne føre til at oppmerksomhet i behandlingstimene til en viss grad ble dreid fra symptomer til aktivitetsutfordringer. Dette kan i seg selv være positivt. Ved kroniske nakkesmerter kan det være en terapeutisk gevinst å flytte fokus fra en begrensende, vond kropp til muligheter for å fungere bedre. Innen psykiatrien er dette fremholdt som et viktig element i en «recovery-oriented» praksis (26), og det synes rimelig å tenke seg at dette kan ha betydning innen fysioterapi også.
Ved å evaluere om en oppnår bedring med tanke på å utføre konkrete aktiviteter gjennom et behandlingsforløp, vil pasient og fysioterapeut bli klar over om det skjer en ønsket fremgang eller ikke. Dette åpner for muligheter for pasient og fysioterapeut til å diskutere om noe må gjøres annerledes. I så fall blir behandling snarere et samarbeidsprosjekt enn kun en terapeutledet aktivitet; noe som er et vesentlig trekk ved en pasientsentrert praksis (16). Dersom målingene viser bedring, kan dette i seg selv understøtte bedringsprosesser gjennom å gi håp om ytterligere forbedringer (27), og pasient og fysioterapeut kan motiveres til å fortsette (19). Vi har således grunn til å tro at i tillegg til at gjentatte målinger med PSFS er lite tidkrevende, kan evalueringsmetoden ha klinisk betydning ved å vise om man er på rett vei underveis i behandlingsforløpet og understøtte bedringsprosesser.
Ved å tilpasse evalueringsmetoden til å inkludere kun en måling ved oppstart, mister fysioterapeuter kontrolldata for variasjon i målinger uten behandling. Vi forstår at det å utsette oppstart av behandling dersom en har ledig time eller sette av tid til å snakke med pasient når han/hun settes på venteliste, ikke alltid er praktisk mulig i en klinisk hverdag. En måling før behandlingsoppstart og repeterte målinger underveis i et behandlingsforløp vil likevel kunne gi informasjon om både variasjoner og trender i behandlingsperioder. Sammenlignet med å ha en måling før og en etter behandling, vil dette kunne gi mer pålitelig informasjon om behandlingsutbytte. Vi tror at en slik systematisk evaluering kan fremme kritisk refleksjon og læring i og om egen praksis, dvs. utvikle «situated practice knowledge» (28). En kan også tenke seg at metoden kan anvendes av klinikere for selv å drive praksisnær klinisk forskning (29).
Selv om resultatene våre er lovende, må vi stille spørsmål ved om andre fysioterapeuter også vil dele oppfatning om at bruk av PSFS er lite tidkrevende. I en nylig publisert systematisk oversikt ble det anslått at utfylling av PSFS tok ca. fire til fem minutter (20). Med tanke på tidsbruk tror vi derfor at våre fysioterapeuters erfaringer kan gjelde generelt.
Et annet spørsmål er hvorvidt andre fysioterapeuter vil finne denne måten å evaluere på klinisk relevant. Flere av fysioterapeutene i vår studie hadde spesialistkompetanse innen fysioterapi. Hvorvidt fysioterapeuter med spesialistkompetanse har andre pasienter til behandling og ser mer nytte av å evaluere på en systematisk måte enn andre fysioterapeuter, kan vi ikke si noe om. Vi mener likevel at tilbakemeldingene om klinisk relevans er såpass lovende at metoden med de tilpasningene som ble foreslått av fysioterapeutene, bør prøves ut av flere.
Konklusjon
Vår studie viste at det å bruke PSFS og gjøre måling ved oppstart av behandling og gjentatte målinger underveis i et behandlingsforløp – og en tid etterpå, synes å gi relevant informasjon og kunne ha positiv betydning for selve måten å arbeide på. I tillegg ser det ut til at metoden kan være egnet til å dokumentere utbytte av behandling. Metoden har potensiale til å være nyttig for klinisk fysioterapipraksis, og bør prøves ut av flere.
Takk
Fond til etter- og videreutdanning av fysioterapeuter takkes for økonomisk bidrag gjennom satsingen på FYSIOPRIM.
Takk til fysioterapeutene fra primærhelsetjenesten og pasientene deres som har brukt av sin tid og bidradd til at vi fikk data til studien.
Referanser
1. Det Konglige Sosial- og Helsedepartement. Om lov om helsepersonell (helsepersonelloven). Odelstings prop. 1998, nr.13.
2. Mengshoel AM. Design for å undersøke effekt av fysioterapi i klinisk praksis. Fysioter 1996;(7):18-9.
3. Domholdt E. Physical therapy research. Principles and applications. 2 utg. Philadelphia: Saunders Company, 2000.
4. Dijkers MP, Murphy SL, Krellman J. Evidence-based practice for rehabilitation professionals: Concepts and controversies. Arch Phys Med Rehabil 2012; 93(suppl 2):164-76.
5. Zhan S, Ottenbacher KJ. Single subject research designs for disability research. Disabil Rehabil 2001; 23:1-8.
6. Clarke-Jenssen AC, Fredriksen PM, Lilleby V, Mengshoel AM. Effects of supervised aerobic exercise in patients with systemic lupus erythematosus. A pilot study. Arthr Rheum 2005; 53:308-12.
7. Idland G, Sylliaas H, Mengshoel AM, Pettersen R, Bergland A. Progressive resistance training for community-dwelling women aged 90 or older; a single-subject experimental design. Disabil Rehabil 2014; 36:1240-8.
8. Fredriksen B, Mengshoel AM. The effect of static traction and orthosis in the treatment of knee contractures in pre-school children with juvenile chronic arthritis. Arthr Care Res 2000; 13:352-9.
9. Mengshoel AM, Robinson HS. Clinical significance of specific spinal mobilization for patients with ankylosing spondylitis evaluated by quantitative assessments and patient interviews. Disabil Rehabil 2008; 30:355-64.
10. Moriello G, Pathare N, Cirone C, Pastore D, Shears D, Sulehri S. Comparison of forward versus backward walking using body weight supported treadmill training in an individual with a spinal cord injury: A single subject design. Physiother Theory Pract 2014; 30:29-37.
11. Wilhelmsen K, Kvåle A. Examination and treatment of patients with unilateral vestibular damage, with focus on the musculoskeletal system: A case series. Phys Ther 2014; 94:1024-33.
12. Pentelka L, Hebron C, Shapleski R, Goldshtein I. The effect of increasing sets (within one treatment session) and different set durations (between treatment sessions) of lumbar spine posteroanteerior mobilisations on presssure pain tresholds. Man Ther 2012; 17:526-30.
13. Demmelmaier I, Denison E, Lindberg P, Åsenlöf P. Tailored skills training for practioners to enhance assessment of prognostic factors for persistent and disabling back pain: four quasi-experimental single-subject studies. Physiother Theory Pract 2012; 28:359-72.
14. Ottenbacher KJ. Clinically relevant designs for rehabilitation research: The idiographic model. Am J Phys Med Rehabil 1990; 69:286-92.
15. Opseth G. Hva kjennetegner pasienter som går regelmessig til fysioterapi? Masteroppgave, Universitetet i Oslo, Avdeling for helsefag, 2013.
16. MacLeod R, McPherson KM. Care and compassion: Part of person-centred rehabilitation, inappropriate response or a forgotten art? Disabil Rehabil 2007; 29:1589-95.
17. Finlay L. Occupational therapy theory and models. In: Finlay L, red. The practice of psychosocial occupational therapy. 3 ed. Cheltonham: Nelson Thornes; 2004, 70-102.
18. Wade DT. Evidence relating to goal planning in rehabilitation. Clin Rehabil 1998; 12:273-5.
19. Levack WMM, Taylor K, Siegert RJ, Dean SG, McPherson KM, Weatherall M. Is goal planning in rehabilitation effective? A systematic review. Clin Rehabil 2006; 20:739-55.
20. Stevens A, Beurskens A, Köke A. The use of patient-specific measurement instruments in the process of goal-setting: a systematic review of available instruments and their feasibility. Clin Rehabil 2013; 27:1005-19.
21. Donnelly C, Carswell A. Individualized outcome measures: A review of the literature. Can J Occup Ther 2002; 69:84-94.
22. Chatman AB, Hyams SP, Neel JM, Binkley JM, Stratford PW, Schomberg A et al. The Patient-Specific Functional Scale: Measurement properties in patients with knee dysfunction. Phys Ther 1997; 77:820-9.
23. Moseng T, Tveter AT, Holm I, Dagfinrud H. Pasient-Spesifikk Funksjonsskala. Et nyttig verktøy for fysioterapeuter i primærhelsetjenesten. Fysioter 2013;(2):20-6.
24. Ottenbacher KJ. Visual inspection of single-subject data: An empirical analysis. Ment Retard 1990; 28:283-90.
25. Kvale S. Det kvalitative forskningsintervju. 1. utg. Oslo, Gyldendal Akademisk, 2001.
26. Le Boutillier C, Leamy M, Bird VJ, Davidson L, Williams J, Slade M. What does recovery mean in practice? A qualitative analysis of international recovery-oriented practice guidance. Psych Serv 2011; 62:1470-6.
27. Bialosky JE, Bishop MD, Cleland JA. Individual Expectation: An overlooked, but pertinent, factor in the treatment of individuals experiencing musculoskeletal pain. Phys Ther 2010; 90:1345-55.
28. Petty NJ, Scholes J, Ellis L. The impact of a musculoskeletal masters course: Developing clinical expertise. Man Ther 2011; 16:590-5.
29. Ottenbacher KJ, Hinderer SR. Evidence-based practice. Methods to evaluate individual patient improvement. Am J Phys Med Rehabil 2001; 80:786-96.























